ارزیابی بالینی و کمک تشخیصی نوزاد مبتلا به دیسترس تنفسی-درس ۲ قسمت دوم

سناریوی آموزشی۲
نوزاد نارسی با سن بارداری ۳۱ هفته و وزن ۱۵۰۰ گرم در بخش مراقبتهای ویژه نوزادان بستری شده است. در معاینه تعداد تنفس او ۸۲ بار در دقیقه بوده از عضلات فرعی تنفسی به طور متوسط استفاده میکند (رتراکسیون بین دندهای و فوق دندهای دارد)، صدای ناله او بدون گوشی شنیده میشود، در سمع ریهها صدای ورود هوا کاهش یافته است، با کمک بلندر به او اکسیژن ۵۵% داده میشود تا بتواند اشباع اکسیژن حدود ۸۹ %را حفظ کند. نمره دیسترس تنفسی او را تعیین کنید.
برای محاسبه نمره دیسترس تنفسی از جدول ۲-۳ کمک بگیرید:
نمره تنفسی با جمع کردن ارقام بالا حاصل میشود. حداکثر آنها ۱۲ بوده میتوان شدت دیسترس را بر این اساس تقسیمبندی نمود:
دیسترس تنفسی خفیف: نمره کمتر از ۵ که از بدو تولد آغاز شده باشد و کمتر از ۴ ساعت از زمان تولد طول بکشد.
دیسترس تنفسی متوسط: نمره ۵ تا ۸ یا دیسترس تنفسی خفیفی که بیش از ۴ ساعت از زمان تولد طول بکشد.
دیسترس تنفسی شدید: نمره بیش از ۸ یا آپنه شدید یا تنفس منقطع (gasping)
همه نوزادان با دیسترس تنفسی بیمار تلقی شده، از مرحله مراقبتهای معمول نوزاد سالم خارج و بسته به شدت دیسترس تنفسی و سایر یافتههای شرح حال و معاینه در بخش نوزادان بیمار یا بخش مراقبتهای ویژه نوزادان بستری خواهند شد. توصیه میشود نوزاد با نمره دیسترس تنفسی بیشتر از ۵ در بخش مراقبتهای ویژه و با نمره کمتر از ۵ در بخش نوزادان بیمار بستری گردد. نوزادانی که با دیسترس تنفسی بستری میشوند نیازمند ارزیابیهای کمک تشخیصی برای تشخیص علت و شدت بیماری میباشند.
استفاده از روشهای ارزیابی کمک تشخیصی در دیسترس تنفسی (وسایل پایش مداوم)
پالس اکسیمتری
استفاده از پالس اکسیمتری روشی آسان، غیرتهاجمی، ارزان و قابل حمل در سنجش مداوم وضعیت اکسیژنرسانی نوزاد است. در این روش میتوان غلظت هموگلوبین وابسته به اکسیژن (اکسی هموگلوبین) و همچنین هموگلوبین احیا (غیروابسته به اکسیژن) را به کمک تفاوت جذب نوری آنها با دقت مشخص نمود. هنگامی که فشار اکسیژن شریانی بین mmHg 90-60 باشد، با پالس اکسیمتر اعدادی معادل ۹۴% تا ۹۸%مشاهده خواهد شد و تغییراتی حدود یک تا دو درصد اغلب معادل mmHg 12-6 تغییر در اشباع اکسیژن شریانی میباشد. اما هنگامی که میزان اکسیژن شریانی بیشتر از mmHg 100 باشد، منحنی انفکاک اکسیژن به قسمت مسطح خود رسیده تغییرات پالس اکسیمتر با تغییرات میزان اکسیژن شریانی همخوانی مناسبی نخواهد داشت.
بنابراین بهتر است در مقادیر بالای اکسیژن شریانی از روش ارزیابی گازهای خون استفاده نمود همچنین آلارم هشدار محدوده بالای پالس اکسیمتر بر روی ۹۵% تنظیم تا از خطرات مصرف زیاد اکسیژن کاسته گردد (۲).
فواید پالس اکسیمتر
- در نوزادان برای ارزیابی پنجمین پارامتر علائم حیاتی (درصد اشباع اکسیژن) به کارمی رود.
- وسیله سریع و تکمیلی در زمان احیا میباشد.
- وسیله ضروری در تعیین میزان اکسیژن مورد نیاز هر نوزاد است.
- می تواند به عنوان پایش آپنه (با نشان دادن ضربان قلب وکاهش درصد اشباع) به کار رود.
- وسیله مناسبی درحین انتقال نوزاد است.
شرایطی که درآن پالس اکسیمتر به خوبی کار نمیکند
- کاهش پرفوزیون بافتی یا هیپوولمی و شوک
- اختلالات هموگلوبین (مانند متهموگلوبینمی)
- وجود رنگ هاو پیگمانها (متیلن بلو)، (اگر پوست آغشته به مکونیوم باشد ممکن است مقادیر اشباع اکسیژن را به غلط کم نشان دهد (۲))
- تداخل نوری با منبع نور خارجی (فتوتراپی، نورفلورسنت)
- آنمی در هموگلوبین کمتر از dL/gr 5 باشد.
به احتمال قوی هموگلوبین جنینی و بیلی روبین تأثیری بر دقت پالس اکسیمتر ندارند.
ملاحظات
- حداکثر دقت پالس اکسیمترها وقتی است که اشباع اکسیژن بین ۸۰ تا ۹۵ %باشد.
- تداخل منابع نوری خارجی را میتوان با پوشاندن پروب پالس اکسیمتر با یک پوشش کدر از بین برد.
- حرکت بیش از حد نوزاد سبب اختلال در کارکرد پالس اکسیمتر میشود. در این مواقع موج نبض نیز مختل میگردد.
- تا حد امکان باید از اقداماتی که سبب کم شدن خون رسانی اندامی که پروب به آن بسته شده است خودداری کرد(مثال بازوبند فشارخون به آن اندام بسته نشود).
- اگرپروب به درستی بسته نشود، دقت کار پالس اکسیمتر کم خواهد شد. دو طرف حسگر باید درست روبروی هم بسته و از نور زیاد محافظت گردد و خیلی زیر فشار نباشد. بهتر است محل حسگر هر ۶ تا ۸ ساعت جابجا شود.
- پالس اکسیمتر در شرایط هیپوتانسیون شدید قابل اعتماد نیست. معموال اگر فشار نبض کمتر از mmHg 20 یا فشار سیستولیک کمتر از mmHg 30 باشد، پالس اکسیمتر اشباع اکسیژن مناسبی را نشان نخواهد داد. در این شرایط شاید یک پروب که به گوش نوزاد بسته شود قابلیت بیشتری داشته باشد.
- به خاطرداشته باشید که پالس اکسیمتر فقط اکسیژنرسانی رانشان میدهد وهیچ ارزشی در برآورد کفایت تهویه ( وضعیت دی اکسید کربن) ندارد.
- دقت پالس اکسیمتر در تعیین درصد اشباع اکسیژن حدود ۸۰%یا بالاتر، تقریبا ۴ تا ۵ درصد است، در درصدهای پایینتر اشباع اکسیژن، این دقت کمتر میشود.
نکات بالینی قابل توجه
- درصد اشباع اکسیژن مطلوب هرنوزاد برحسب شرایط او متفاوت خواهد بود. با توجه به مطالعات زیادی که درباره اثر اکسیژن بر میزان بروز رتینوپاتی نارسی انجام شده است، حفظ حداکثر درصد اشباع اکسیژن کمتر از ۹۵% میزان بروز رتینوپاتی نارسی را کم خواهد کرد. اما در مطالعه SUPPORT دو گروه را با درصد اشباع اکسیژن ۸۵ تا ۸۹% و ۹۱ تا ۹۵% مقایسه کردند. خطر کلی مجموع رتینوپاتی نارسی و مرگ در دو گروه تفاوتی نداشت. اگرچه در گروه با درصد اشباع اکسیژن کمتر، از میزان رتینوپاتی نارسی شدید کم شده بود، اما بر میزان مرگ افزوده شده بود یعنی به ازای کاهش هر ۲ تا ۳ مورد رتینوپاتی نارسی شدید، ۱ مورد مرگ بیشتر شده بود. بنابراین در حال حاضر و تا آماده شدن مطالعات بیشتر محدوده مطلوب درصد اشباع اکسیژن بین ۹۰ تا ۹۵ درصد توصیه میگردد، هرچند ممکن است این امر سبب افزایش مختصر رتینوپاتی شود(۴و۵).
- بهتر است محدوده آلارم هشدار دستگاه ۲% کمتر و بیشتر از محدوده درصد اشباع مطلوب تعیین شود.
- وقتی دستگاه قادر نیست به خوبی درصد اشباع اکسیژن را نشان دهد میتواند دلایل زیر مطرح باشد:
• پرفوزیون بافتی کم است.
• انتهاها سرد است (هیپوترمی یا استرس سرما وشوک).
• پروب در معرض منبع نوری شدید قرار گرفته است.
• اندامی که پروب به آن بسته شده حرکت بیش از حد دارد.
• با سایر وسایل اطراف تداخل الکتریکی وجود دارد.
• در راه گردش خون اندام انسدادی وجود دارد (سفت بستن آتل برای ثابت کردن محل ست سرم).
• در شرایطی که درصد اشباع اکسیژن بالاست، نشان دادن هیپراکسی توسط پالس اکسیمتر غیرقابل اعتماد است.
عوارض پالس اکسیمتر
عوارض نادر و شامل نکروز فشاری ناشی از تماس طولانی مدت عضو با پروب است.
توجه کنید که پالس اکسیمتری مکمل معاینات بالینی است و جایگزین آن نمیباشد.
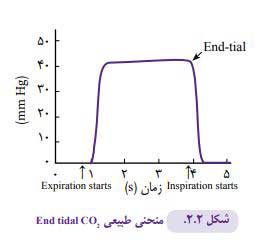
کاپنوگراف (مانیتور اندازهگیری میزان دی اکسیدکربن در هوای بازدمی)
یک موج نور زیرقرمز به نمونه ای از هوای بازدمی تابیده شده مقدار نور جذب شده توسط مولکولهای CO2 ثبت میگردد.
ثبت موج محتوای دی اکسیدکربن در هوای تنفسی، کاپنوگرافی خوانده میشود. اعداد حاصل به تعداد تنفس و میزان جریان ارتباط دارد .در نوزادان به دلیل تعداد زیاد تنفس در دقیقه وحجم جاری به نسبت کم و ناهمگونی مشخص تهویه به پرفوزیون، به دست آوردن CO2 tidal End مشکل است، این امر سبب میشود ارقام حاصل از مقادیر واقعی فشار دی اکسید کربن شریانی پایینتر محاسبه شود.
دستگاههای جدیدتر با فضای مرده کمتر و حسگری که در جریان اصلی هوا قرار می گیرد احتمالا از شدت این مشکل میکاهند.
موج کاپنوگراف طبیعی
درآغاز بازدم اولین نمونه گرفته شده بدون دی اکسیدکربن است که ازفضای مرده تراشه گرفته میشود. در ادامه بازدم، حسگر دی اکسید کربن را نشان میدهد که غلظت آن بهسرعت افزایش می یابد تا به قطعه تقریبا مسطح پایان بازدمی میرسد و با آغاز دم که بدون دی اکسید کربن است، دوباره به قسمت صفر منحنی برمیگردیم. تفسیر موج طبیعی به قرار زیر است:
- شاخه صعودی: قسمت بازدمی، مخلوط هوای موجود در فضای مرده و آلوئولها که غلظت دی اکسیدکربن به تدریج درحال افزایش است. معمولا از یک پایه صفر آغاز میشود.
- شاخه مسطح آلوئولی: حاوی گازهای آلوئولی است که مقدار دی اکسید کربن انتهای بازدمی درنقطه ۲ y CO tidal End محاسبه میشود.
- شاخه نزولی: قسمت دمی که غلظت دی اکسید کربن در حال کاهش است و معموال به پایه صفر برمی گردد.
End tidal CO2 میتواند در نوزادان یا شیرخواران با بیماری مزمن ریه که هنوز لوله تراشه دارند، نشان دهنده روند بیماری باشد و سیر افزایش یا کاهش CO2 را بدون نیاز به خونگیریهای مکرر نشان دهد.
در نوزادان بدون لوله تراشه میتوان با اندازهگیری End tidal CO2 در سطح سوراخهای بینی، متوجه آپنه یا انسداد جریان هوا شد. در این موارد منحنی طبیعی End CO2 از بین میرود و خط صاف مشاهده خواهد شد.
رادیوگرافی قفسه سینه
رادیوگرافی قفسه سینه وسیله اولیه در ارزیابی نوزاد مبتال به دیسترس تنفسی است. سایر روشها مانند سی تی اسکن، MRI و سونوگرافی در موارد خاص کاربرد دارند.
سونوگرافی در ارزیابی حرکات دیافراگم و مایع پلور استفاده میشود. سی تی اسکن میتواند تودهها و کیستهای پارانشیم ریه و مدیاستن را مورد بررسی قرار داده آناتومی قفسه سینه را دقیقتر مشخص سازد .MRI در ارزیابی ناهنجاریهای قلبی و حلقههای عروقی ( rings vascular ) مفید است.
به دلیل حساسیت بیشتر نوزادان به پرتوهای رادیولوژی در مقایسه با کودکان بزرگتر یا بزرگسالان، نگرانیهایی در مورد عوارض دراز مدت رادیوگرافیهای متعدد در نوزادان وجود دارد. بنابراین نیاز است اقداماتی برای کم کردن تماس با پرتوها از جمله پوشش گونادها و پرهیز از بررسیهای غیرضروری مکرر مورد نظر قرار گیرد.
برای بررسی اولیه معمولا یک نمای قدامی- خلفی ( AP ) کفایت میکند اما گاهی یک نمای table cross lateral قفسه سینه ممکن است مورد نیاز باشد. برای بررسی ابتدایی در اکثر اوقات یک نمای قدامی-خلفی پرتابل بدون چرخش درحالی که بازوها بالای سر قرار گرفته و پاها بی حرکت شده اند، گرفته میشود. با وضعیت مناسب، رادیوگرافی، تقارن ترقوهها و دندهها و موقعیت خط وسط تراشه را نشان خواهد داد. به منظور پرهیز از مخدوش شدن رادیوگرافی میبایست اشیای خارجی مانند الکترودها و Leads Chest را از زمینه خارج نمود.
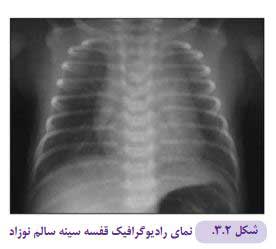
رادیوگرافی طبیعی قفسه سینه
آشنایی با نمای طبیعی رادیوگرافی قفسه سینه نوزاد و اختالالت همراه حالات پاتولوژیک شایع، سبب افزایش توانایی تشخیصی حاصل از این روش میشود.
در یک رادیوگرافی طبیعی:
- ریه ها رادیولوسنت و از نظرحجم کاملا متقارن به نظر میرسند.
- عروق ریوی به شکل سایههای خطی و شاخه دار دیده میشوند که از ناف ریه به سمت محیط از اندازه آنها کاسته میشود.
تعداد و اندازه عروق طبیعی در نیمه کناری ریهها کاهش یافته است و در محیط ریه قابل مشاهده نیست. - فضای پلور خالی و روی هم خوابیده و فقط زمانی قابل مشاهده است که حاوی هوا یا مایع بوده یا ضخیم شده باشد.
- دیافراگم باید به وضوح در قاعده ریهها قابل تشخیص باشد.
- کنارههای قلب باید مشخص بوده قطر قلب در گرافی AP باید کمتر از ۶۰ % قطر قفسه سینه باشد (ratio cardiothoracic).
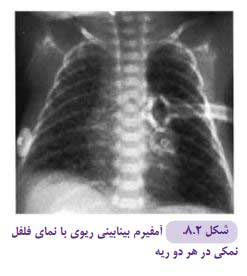
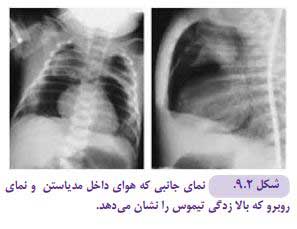
- سایه تیموس به طور طبیعی در اکثر نوزادان قابل مشاهده و از نظر شکل و اندازه کاملا متغیر است. (تیموس اغلب بخشی از قلب را میپوشاند و محو میکند و نمای یک قلب بزرگ را تداعی مینماید. این عضو از دو لوب غیر قرینه تشکیل شده و ممکن است که یک تظاهر غیر قرینه در رادیوگرافی قفسه صدری داشته باشد (شکل ۲-۳)
نمای رادیوگرافی چند بیماری شایع دوره نوزادی
-
سندرم دیسترس تنفسی (RDS):
شایعترین علت دیسترس تنفسی در نوزاد نارس است. نمای رادیوگرافی تیپیک RDS ، نشانگر کالپس منتشر آلوئولی و شامل الگوی گرانولر ظریف یا شیشه مات همراه با کاهش حجم ریه ها است. تظاهرات رادیوگرافی بیماری کاملا متغیر و معمولا مرتبط با شدت بیماری است. بیماری خفیف با نمای گرانولر ظریف مشخص میشود که رؤیت عروق طبیعی از ورای آن ممکن است، در حالی که بیماری شدید سبب محو شدن کنارههای قلب و دیافراگم میشود. ممکن است air bronchogram محیطی در قاعده ریهها بهویژه در بیماری شدید دیده شود، این یافته از وجود هوا در برونشها در زمینه کالپس آلوئولها حاصل میگردد. درگیری ریهها منتشر و قرینه است، اما نمای غیرقرینه یا patchy ممکن است دیده شود (شکل ۲-۴).
اغلب تغییرات رادیوگرافی ناشی از RDS بالفاصله پس از تولد ظاهر میگردد. اما میتوان بروز این تغییرات را در طی ۶ تا ۱۲ ساعت اول زندگی انتظار داشت.
اختلالات رادیوگرافی مرتبط با RDS بدون عارضه به مرور زمان تا سن ۳ تا ۴ روزگی برطرف خواهد شد.
از رادیوگرافی قفسه سینه میتوان برای ارزیابی تاثیر درمان با سورفاکتانت استفاده نمود. معمولا پس از تجویز سورفاکتانت بهبودی نمای ریهها سریع و یک شکل است. در ۸۰ تا ۹۰ % نوزادان درمان شده با سورفاکتانت بهبودی در یک یا هر دو ریه دیده میشود (شکل ۲-۵). با سیر بیماری خوب، نیاز به رادیوگرافی کنترل وجود ندارد.
دلایل بهبودی غیر قرینه رادیوگرافی بدنبال درمان با سورفاکتانت عبارتند از:
- انتشار نامناسب سورفاکتانت
- ناکافی بودن سورفاکتانت
- تفاوت در هوا گیری نواحی مختلف ریه پیش از تجویز سورفاکتانت.
عدم بهبود نمای رادیوگرافی ریه پس از تجویز سورفاکتانت به نفع پیش آگهی بد بیماری است.


۲. تاکی پنه گذرای نوزادی(TTN)
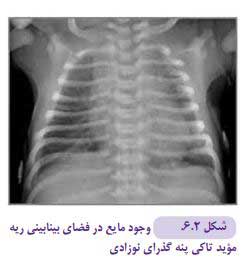
این حالت ممکن است به دنبال زایمان سزارین و در اثر احتباس مقادیر اضافی مایع ریوی پس از زایمان ایجاد میگردد. این بیماری یک تشخیص بالینی است چرا که نمای رادیوگرافی متنوع و غیر اختصاصی است. ممکن است نمای رادیوگرافی کامال طبیعی باشد یا اختالالتی مانند کدورتهای خطی اطراف ناف، پرهوایی ریه و افوزیون پلور دیده شود (شکل ۲-۶) . معمولا یافتههای بالینی و رادیوگرافی طی ۲۴ تا ۴۸ ساعت اول زندگی برطرف میشود. بتازگی سونوگرافی به عنوان وسیله تشخیصی برای این بیماری مطرح شده است.
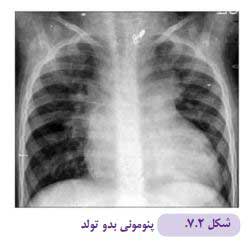
۳ . پنومونی بدو تولد
بیشتر موارد پنومونیهای نوزادی منشاء باکتریایی دارد. نمای رادیوگرافی این بیماری مشابه RDS است و به وسیله کدورتهای منتشر glass-ground با شدتهای مختلف مشخص میشود. درگیری یک لوب ریه (لوبار) یا فوکال غیر معمول است، زیرا شیارهای بین لوبی بهخوبی شکل نگرفتهاند و عفونت بهطور وسیع در ریهها پخش میشود.air bronchogram های محیطی ممکن است با افزایش شدت بیماری دیده شود. وجود افوزیون پلور باید شک عفونت را برانگیزد زیرا افوزیون در RDS غیرشایع است (شکل ۲-۷).
پنومونی ویروسی نیز ممکن است در دوره نوزادی دیده شود اما در این حالت یافتههای رادیوگرافی کمتر اختصاصی بوده ممکن است طبیعی یا نمایانگر انفیلتراسیونهای خطی اطراف ناف ریه باشد. پارانشیم ریه در محیط معموال درگیر نیست.
۴ . سندرمهای نشت هوا (Syndroms Leak Air)
رادیوگرافی قفسه سینه در بررسی عوارض RDS نیز میتواند کمک کننده باشد. یکی از این عوارض سندرمهای نشت هوا به دنبال تهویه مکانیکی با فشارهای تهویهای بالا است. بسته به مسیر خروج هوا انواع مختلف سندرمها رخ میدهد (شکل ۲-۸).
انواع مختلف این سندرم و تظاهرات رادیوگرافی آنها به شرح زیر است:
- آمفیرم بینابینی ریوی، در اثر پارگی آلوئولها بهدنبال اتساع بیش از حد آنها پیش میآید و نمای رادیوگرافی آن به صورت وجود لوسنسیهای گرد و خطی مجزا – که مؤید وجود هوا در غالف اطراف عروق است – میباشد. این اختلال میتواند منتشر یا فوکال باشد (شکل ۲-۸).
- پنومومدیاستن، که دراثر ورود و حرکت هوا درغلاف اطراف عروق و نفوذ آن به فضای مدیاستن بهدنبال پارگی آلوئولها ایجاد میشود. در گرافی قفسه سینه جابجایی پلور مدیاستینی به سمت خارج، علامت دیافراگم ممتد ( sign diaphragm continuous )، بالا زدگی تیموس (sign sail thymic)مشهود است (شکل ۲-۹) .
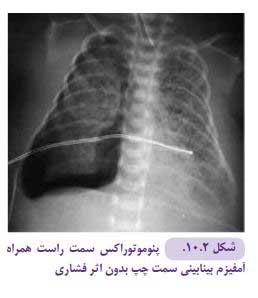
- پنوموتوراکس که دراثر ورود هوا به فضای جنب ایجاد میشود. نمای رادیوگرافی آن شامل افزایش لوسنسی قفسه صدری، بارز شدن خط پلور احشایی، افزایش وضوح همی دیافراگم و sign sulcus deep میباشد. گرافیهای lateral decubitus و lateral cross-table در تشخیص پنوموتوراکسهای کوچک کمک کننده هستند. پنوموتوراکس وسیع سبب فشردگی و جابجایی ساختمانهای مدیاستن میشود (شکل ۲-۱۰).
موقعیت غیرطبیعی لوله تراشه و کاتترهای عروقی یکی دیگر از مشکلاتی است که با بررسی رادیوگرافی قفسه سینه و شکم قابل کشف است. نوک لوله تراشه باید زیر لبه تحتانی ترقوهها و بالای کارینا (محل اتصال دو برونکوس اصلی راست وچپ) قرار داشته باشد. نوک کاتتر ورید نافی باید در محل اتصال ورید اجوف تحتانی و دهلیز راست (بالای دیافراگم) قرار گیرد. محل قرارگیری نوک کاتتر شریان نافی باید زیر قوس آئورت (درمحاذات T5)، و بالای محور سلیاک (که درمحاذات L1-T12 جدا میشود) در نظرگرفته شود (محل مناسب T12-T6). کاتترهای مرکزی که از راه عروق محیطی کار گذاشته میشوند (PICC) باید در محل اتصال ورید اجوف فوقانی و دهلیز راست قرار گیرند.
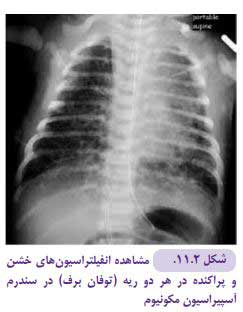
۵ .سندرم آسپیراسیون مکونیوم
دفع مکونیوم پیش از تولد اغلب در ارتباط با دیسترس جنینی بوده که منجر به پاسخ واگ ناشی از هیپوکسی و سپس دفع مکونیوم میشود. این پدیده بیشتر در نوزادان ترم و دیررس دیده میشود. نمای تیپیک رادیوگرافی این بیماران شامل کدورتهای ندولر خشن (نمایانگر وجود مکونیوم در راههای هوایی کوچک و آتلکتازی) و پرهوایی سگمنتال یا لوبر است، انتشار بیماری اغلب بهصورت غیر قرینه دیده میشود (شکل ۲-۱۱). تغییرات رادیوگرافی ممکن است بلافاصله پس از تولد یا طی چند ساعت اول زندگی ظاهر شود. عوارض شامل پنوموتوراکس و پنومومدیاستن است.
منبع: فصل دوم کتاب درسنامه مراقبت تنفسی نوزادان (نویسندگان: دکتر پریسا محققی با همکاری پزشکان و پرستاران نوزادان)
دفتر فروش:۰۴۱۳۳۳۷۹۹۳۴ تلفن تماس:۰۹۱۴۳۱۳۷۷۷۱ واتساپ: ۰۹۱۴۳۱۳۷۷۷۱






