ریه در سلامت و بیماری
مقدمه
ریه قسمتی از دستگاه تنفس است. دستگاه تنفس شامل مراکز کنترل و تنظیم تنفس در کورتکس مغز و بصل النخاع و اعصاب محیطی است که عضلات اسکلتی دم راه های هوایی و عروق را عصب دهی می کنند. راه هوایی فوقانی یعنی بینی، حلق و حنجره جایی است که هوای دمی مرطوب و ذرات ریز تصفیه می شوند.
بخش استخوانی قفسه سینه از قلب، ریه ها و کبد محافظت می کند و در اثر اتصال قفسه سینه و ریه ها، ریه در یک وضعیت پر و باد کرده حفظ می شود. عضلات اسکلتی دم شامل دیافراگم و عضلات فرعی هستند که اهمیت این عضلات فرعی زمانی است که دیافراگم در اثر بیماری خسته شود.
ریه شامل راه های هوایی ارتباطی، عروق خونی و واحد های تبادل گاز یعنی حبابچه ها و مویرگ هاست. ریه عضو پیچیده ای است با مجموعه ای گسترده از مجاری هوایی و رگهای خونی. آرایش این اجزا چنان است که می توانند به خوبی گازهای لازم برای تداوم حیات را منتقل کنند.
ظرفیت گازی ریه ها
این عضو، ظرفیت وسیعی برای تبادل گاز دارد؛ بنابراین در افراد سالم عامل محدودکننده ای برای تحمل ورزش به شمار نمی رود. اما تبادل گاز در بیماری های ریوی دچار اختلال می شود و امکان عملکرد مناسب را از فرد می گیرد. بارزترین تبعات مشکلات حاد و مزمن عملکرد ریه، هیپوکسی سیستمیک است که منجر به هیپوکسی بافتی می شود. لذا اختلال در عملکرد ریه منجر به آثار زیان باری در اعضای دیگر می شود.
ꙮ: سیستم تنفسی شامل ساختارهای عصبی که کنترل تنفسی، دیواره قفسه سینه عضلات اسکلتی از تنفس، راه هوایی فوقانی و پارانشیم ریه.
دیگر عملکرد های ریه:
علاوه بر تبادل گاز، ریه عملکردهای دیگری هم دارد مثل دفاع در مقابل عوامل عفونی استنشاق شده و سموم محیطی. تمام برون ده قلب از گردش خون ریه عبور می کند و این گردش خون به عنوان یک فیلتر برای لخته های خون و عفونت ها عمل می کند. سطح بسیار وسیع سیستم گردش خون ریوی توسط سلول های اندوتلیال پوشیده شده که عملکرد متابولیک دارند و آنژیوتانسین را به آنژیوتانسین II تبدیل می کنند.بیماری های ریه شایع اند و طیفی وسیع از بیماری های معروفی همچون آسم و بیماری انسدادی مزمن ریه ( COPD ) تا مشکلات نادری هم چون لنفانژیولیومیوماتوز، را در برمی گیرند.
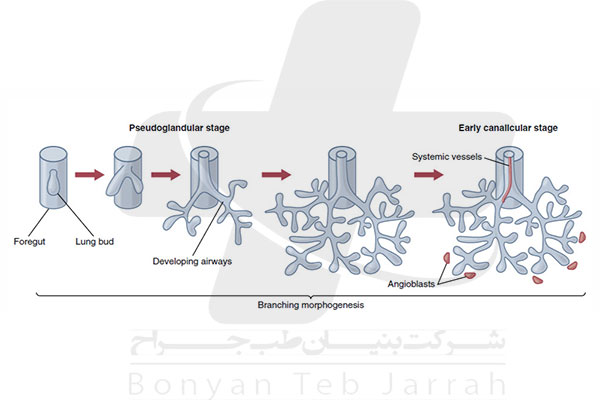
ꙮ: ریخت زایی (مورفوژنز) ریه از طریق شاخه سازی شاخه سازی در مرحله غددی کاذب رخ می دهد و طی این فرایند به کمک شاخه های تکی یا دوتایی، ریه رویان از راه هوایی ابتدایی تکوین می یابد.
رشد و نمو ریه ها
رشد ریه ها در مرحله جنین
مرحله جوانه ریوی رویانی:
رشد ریه از سه ماهه نخست حاملگی آغاز می شود. فرآیندهایی پیچیده که با هم تداخل دارند، جوانه ریوی رویانی را به عضوی فعال تبدیل می کنند که شامل شبکه وسیعی از مجاری هوایی ، دو دستگاه گردش خون کامل ، و میلیون ها حبابچه بوده و مسئول انتقال یا دفع گازها از بدن است . رشد ریه را می توان به پنج مرحله مجزا تقسیم کرد : رویانی، غددی کاذب، کانالیکولی یا عروقی، ساکولی، و حبابچه ای بعد تولد.
مرحله رویانی:
در مرحله رویانی، بین روز ۲۱ و هفته هفتم بارداری، ریه ابتدایی به صورت جوانه اپی تلیومی منفردی محصور در بافت مزانشیمی، از پیشین روده جدا می شود. بعد از آن مرحله غددی کاذب ( بین هفته های ۵ و ۱۷ بارداری) است، در این مرحله، از مجاری هوایی اولیه ، شاخه های تکی یا دوتایی متعددی منشعب می شوند که آن را ریخت زایی شاخه ساز می گویند، همزمان با تشکیل راه های هوایی ، سرخرگهای برونشیال (نایژه ای) جدید از آئورت منشعب می شوند.
مرحله کانالیکولی :
مرحله بعدی، مرحله کانالیکولی (ریزمجرایی) است که بین هفته های ۱۷ تا ۲۴ بارداری می باشد و مشخصه آن، تشکیل آسینوس، تمایز بافت پوششی آسینوس و تشکیل گردش خون ریوی انتهایی می باشد . از طریق فرایندی به نام رگزایی ” ، شبکه های مویرگی که از پیش سازهای سلول اندوتلیومی منشأ گرفته اند ، ساخته شده ، سپس این شبکه از کنار مجاری هوایی انتهایی (دیستال) به اطراف گسترش یافته و به سرخرگها و سیاهرگ های ریوی در حال رشد می پیوندد . در انتهای این مرحله ، ضخامت غشای حبابچه ای – مویرگی مشابه بزرگسالان می شود.
مرحله حبابچه های ساکولار:
در مرحله حبابچه های ساکولار (کیسکی) یا پیش تولدی (بین هفته های ۳۸-۲۶ بارداری)، ستیغ های رگداری از پارانشیم منشأ میگیرند که راههای هوایی انتهایی را به ساختارهایی به نام ساکول ( کیسک ) تقسیم می کنند.با نازک شدن بافت بینابینی، مویرگ های واقع در حبابچه های مجاور به هم نزدیک شده و شبکه های مویرگی دوگانهای تشکیل می شوند، نزدیک به زمان تولد، مویرگ های شبکه های مجاور هم به یکدیگر پیوسته و شبکه منفردی را تشکیل می دهند.
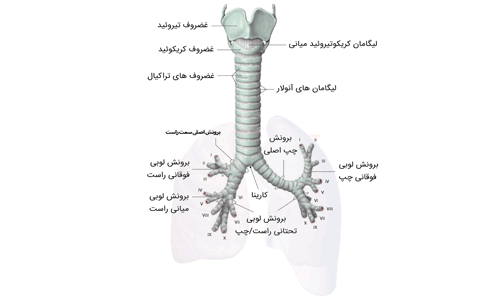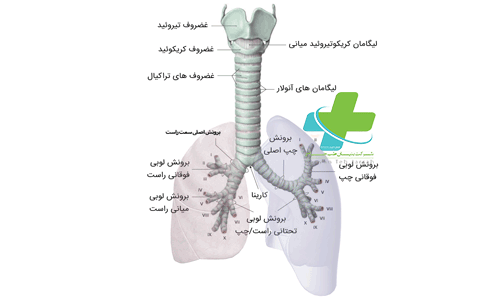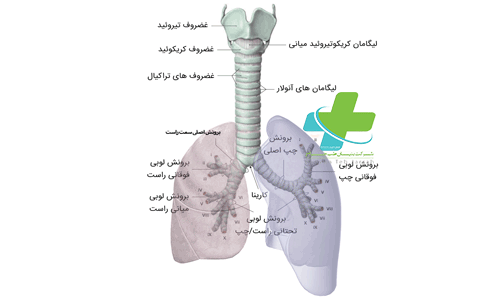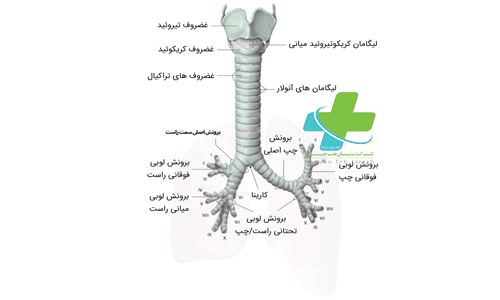
همگام با رشد و گسترش مداوم ریه، حجم مویرگ ها هم افزایش می یابند. در طی مرحله حبابچه های بعد از تولد(بین هفته ۳۶ بارداری و ۲ سالگی) رشد و تکامل حبابچه ها ادامه می یابد. پس از تولد، ریه همچنان در چند سال اول کودکی به رشد خود ادامه می دهد و با تیغه بندی کیسه های هوایی، حبابچه های بیشتری می سازد. در سن ۲ سالگی، ریه دارای سیستم های سرخرگی و سیاهرگی دوگانه، یک سیستم مجاری هوایی پیچیده و یک شبکه وسیع مویرگی شده است.این مجاری هوایی چنان طراحی شده اند که هر چه به سمت انتهای آن نزدیک می شویم مقاومت در برابر جریان هوا کمتر می شود. در این سن و شبکه مویرگی این قابلیت را یافته که به طور مؤثری گازها را بین خون و مجاری هوایی تبادل کند.
فرآیند های رشد ریه
فرایندهایی که رشد ریه را پیش می برند به دقت تنظیم می شوند، اما گاه رویدادهای ناگواری هم رخ می دهند که موجب بیماری های مادرزادی ریه می شوند مثل مالفورماسیون آدنوماتوئید کیستی ریه، هیپوپلازی یا آژنزی ریه، ایجاد حباب غول آسا در پارانشیم ریه، و ناهنجاری های عروقی همچون ارتباطهای غیر طبیعی بین رگهای گردش سیستمیک و فضاهای ریوی ( مثل جداماندگی بخشی ریه ) و فقدان مادرزادی یک یا هر دو سرخرگ ریوی کودکانی که ناهنجاری های مادرزادی ندارند، بیماری های ریوی نادراند مگر آنها که ناشی از عفونت یا حوادث باشند.
در هر حال، این بیماری ها نسبت به تعداد نوزادانی که در هرسال به دلیل پیش رس بودن، با اختلال عملکرد ریوی به دنیا می آیند نادر است. در نوزادان نارس سلولهای پنوموسیت نوع II ریه رشد نکرده اند و مقدار تولید سورفاکتانت کافی نیست. سورفاکتانت، ماده ای است که توسط سلول های تخصصی اپی تلیوم تولید می شود و به کاهش کشش سطحی و ممانعت از فرو خوابیدن حبابچه کمک میکند. این اختلال سندرم زجر تنفسی شیرخوار ( IRDS ) نامیده می شود. درمان (IRDS) تجویز سورفاکتانت از خارج (اگزوژن) و کوتیکواسترویید برای افزایش رسش ریه است. برای اینکه این نوزادان زنده بمانند تا به رسش دست یابند نیاز به استفاده از تهویه مکانیکی و اکسیژن کمکی است، اما این کار ممکن است موجب بروز دیسپلازی برونشی – ریوی شود.
بیماری های ریوی
اپیدمیولوژی
بیماری های ریوی در بزرگسالان از شایع ترین مشکلات بالینی فراروی پزشکان هستند. طبق آمار مرکز کنترل و پیشگیری از بیماری ها در امریکا سه علت از ده علت اصلی مرگ ناشی از بیماری طبی، بیماری های ریوی هستند: سرطان ریه،COPD و انفلونزا یا پنومونی.
(بیماری انسدادی ریه COPD) سومین علت مرگ و دومین علت از کارافتادگی در ایالات متحده محسوب می شود . در دوره ای که مرگ سالمندان به دلیل بیماریهای شایعی همچون گرفتگی عروق قلب و سکته مغزی رو به کاهش گذاشته است، مرگ در اثر COPD همچنان رو به افزایش است . احتمالا بیش از ۱۶ میلیون امریکایی مبتلا به COPD هستند ، اما از آنجا که شکل گیری COPD سال ها به طول می انجامد و میزان کشیدن سیگار (شایعترین عامل سببی COPD) رقم حیرت آوری است(در سال ۲۰۱۰، بیش از ۴۶/۶ میلیون امریکایی هر روز سیگار می کشیدند و ۴۰ ٪ از غیر سیگاری ها در معرض دود سیگار بودند )، میزان واقعی بار بیماری COPD بسیار بیشتر است.
سایر بیماری های ریوی نیز شایع هستند. آسم ۸٪ از بزرگسالان و / ۵ ٪ از کودکان را در ایالات متحده گرفتار کرده است. میزان شیوع، میزان بستری و میزان مرگ و میر ناشی از آسم رو به افزایش است. در ۲۰۱۰، ۱/۱ میلیون مورد از موارد ترخیص های بیمارستان به دلیل پنومونی بود و تقریبا ۵۰/۰۰۰ مرگ ناشی از آن اتفاق افتاد. در آمریکا، اختلال تنفسی در خواب گریبانگیر حدود ۱۸-۷ میلیون نفر است، که ۱ / ۸-۴ میلیون نفر از آنان دچار وقفه تنفسی شدید هستند. بیماری های بافت بینابینی ریه بیشتر تشخیص داده می شوند و شاید میزان بروز واقعی آنها کمتر از حد برآورد می شود. برای مثال پنومونی ایدیوپاتیک بینابینی هر ساله ۸۵۰۰۰-۱۰۰/ ۰۰۰ نفر از آمریکاییان را گرفتار کند.
رفتار بیماری ها ریوی با گروه های سنی و نژاد و جنسیت
این بیماری ها افراد تمام گروه های سنی، نژادی و جنسی را گرفتار می کنند. البته افزایش خارج از انتظاری در میزان بروز، میزان ابتلا و میزان مرگ و میر ناشی از بیماری های ریوی در گروه های اقلیت مشاهده می شود. این یافته به خصوص در مورد COPD، آسم، و انواع خاصی از اختلال های بافت بینابینی ریه صدق می کند. گرچه این تفاوتها دال بر تفاوت های ژنتیکی در این گروه های جمعیتی هستند اما به تفاوت در فرهنگ، وضعیت اجتماعی – اقتصادی، تماس با آلاینده ها ( مثلا زندگی در قسمتهای مرکزی شهر ) و دسترسی به خدمات بهداشتی هم مربوط می شوند.
طبقه بندی
بیماری های ریوی اغلب براساس نواحی آناتومیک گرفتار ریه ( مثلا بیماری های بافت بینابینی ریه، بیماری های پرده جنب، بیماری های مجاری هوایی) و ناهنجاری های فیزیولوژیکی که در آزمون های عملکرد ریوی کشف می شوند)مثلا بیماری های انسدادی ریه، بیماری های محدود کننده ریه) تقسیم بندی می شوند. به طور کلی، تقسیم بندی هایی که منحصرا مبتنی بر عوامل فیزیولوژیک باشند صحیح نیستند زیرا اختلال هایی که به وضوح متفاوت اند و علل، پیامدها و پاسخ های متفاوتی به درمان نشان می دهند، ناهنجاری های فیزیولوژیک مشابهی دارند.
بیماری های انسدادی ریه
بیماری های انسدادی ریه یک ویژگی فیزیولوژیک مشترک دارند که محدودیت جریان هوا در آزمون های عملکرد ریوی است (به آن، الگوی انسدادی گفته می شود).
بیماری های انسدادی ریه شامل COPD، آسم، و برونشکتازی می شوند. بیماری های بافت بینابینی ریه شیوع کمتری دارند اما طبقه بندی آنها دشوارتر است زیرا این طبقه شامل بیش از ۱۲۰ بیماری مجزا می شود که برخی از آنها ارثی بوده و اغلب علت آشکاری ندارند. به طور کلی ویژگی بارز این بیماری ها، حالت فیزیولوژیک محدود کننده است که ناشی از کاهش اتساع پذیری (کمپلیانس) ریه و کم شدن حجم های می باشد. به دلیل همین ویژگی، این گروه از بیماری ها اختلال های محدود کننده ریه ( مثل فیبروز ریوی ایدیوپاتیک) می گویند. البته همه بیماری های بینایینی ریه الگوی محدود کننده در آزمون های عملکرد ریوی نشان نمی دهند. در بعضی از انواع این بیماری ها حتی ممکن است به دلیل گرفتاری جاری هوایی کوچک، محدودیت جریان هوا دیده شود(مثل سارکوئیدو، پنومونی با منشا ناشناخته).
۰۹۱۴۳۱۳۷۷۷۱ | ۰۴۱۳۳۳۷۹۹۳۴
بیماری های عروقی ریه
بیماری های عروقی ریه با گرفتاری رگ های ریوی و در نتیجه، افزایش فشار داخل رگی یا هیپرتانسیون ریوی همراه اند، طیف بیماری هایی که در این گروه جای می گیرند از انسداد جریان خون در اثر لخته (مثل أمبولی ریوی) تا بیماری هایی را در بر می گیرد که مشخصه ی آنها تغییر ساختار و انسداد یا فشرده شدن ساختمان های عروقی توسط بافت همبند است(مثل هیپرتانسیون شریان ریوی که قبلا هیپرتانسیون ریوی اولیه نامیده می شد).
اختلال های کنترل تنفس
اختلال های کنترل تنفس شامل بیماری هایی می شوند که ناشی از تأثیر مشکلات خارج ریوی بر اختلال عملکرد دستگاه تنفسی و غیر طبیعی شدن تهویه می باشند، اینها شامل اختلال های خواب نظیر آپنه انسدادی و اختلال های دستگاه عصبی – عضلانی مثل میاستنی گراو و پلی میوزیت هستند که در آن مشکلات تهویه ای، ناشی از عملکرد ضعیف عضلات تنفسی است.
اختلال های پرده جنب
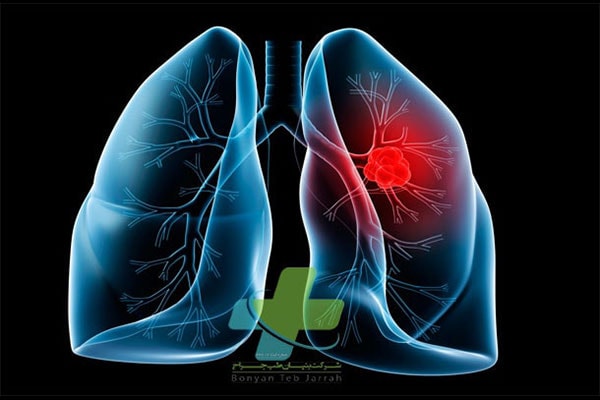
اختلال های پرده جنب ، دیواره قفسه سینه و مدیاستن در گروه جداگانه ای معرفی می شوند زیرا به این ساختمان های خاص آسیب می رسانند. عوامل عفونت زا که شایعترین آنها باکتری ها و ویروس ها هستند، موجب بیماریهای عفونی ریه می شوند. اختلال های نئوپلاستیک ریه شامل دو گروه خوش خیم (مثل هامار توم ها) و بدخیم (مثل کارسینوم ریه) می شوند که می توانند بر پارانشیم ریه یا پرده جنب اطراف آن (مثل مزوتلیوما) اثر بگذارند.
۰۹۱۴۳۱۳۷۷۷۱ | ۰۴۱۳۳۳۷۹۹۳۴
بیماری های ریه در اثر ناهنجاری هایی در ساختمان های ریه
بیماری های ریه در اثر ناهنجاری هایی در ساختمان های ریه (مثل راههای هوایی،بافت بینابینی،عروق ریه)، دیواره قفسه سینه، یا عوامل خارجی (مثل عفونت) ایجاد می شوند. اختلال های مؤثر بر ساختمان ریه موجب آشفتگی های فیزیولوژیک (مثل انسداد در راه هوایی، محدودشدن حجمهای ریه، هیپرتانسیون ریوی و هیپوکسی می شوند، اما این آشفتگی ها لزوما منحصر به بیماری های خاص ریه نیستند و همپوشانی وسیعی بین سازوکارهایی که مسئول ایجاد این تظاهرات هستند وجود دارد.
چشم اندازهای آینده
سوال های مهمی در مورد رشد و نمو ریه بدون پاسخ مانده است. محرک های اولیه برای مورفوژنز شاخه سازی چیست چگونه تنظیم ژن بعد از نمو ریه تغییر می یابد؟ چگونه رشد و له و رگهای خونی هماهنگ می شوند؟ تعامل های ژن-محیط که باعث غیر طبیعی شدن رسد و علاوه بر موارد پیشگفته، پرسش های بنیادی مهمی در نمو راه هوایی ریه و نمود ریه می شوند کدام اند؟
همه گیر شناسی بیماری های ریوی مطرح است. برای مثال معلوم نیست که آسم کودکان و COPD بزرگسالان چه ارتباطی با هم دارند. به علاوه، نقش ذرات ریز آلودگی هوا در پاتوژنز بیماری ریوی نامعلوم است. بالاخره، علل و پاتوژنز بسیاری از بیماریهای ریوی مثل سارکوئیدوز هنوز ناشناخته است.
منابع
Sharon Rounds and Matthew D.jankowich
Schraufnagel DE , editor : Breathing in America : diseases , progress , and hope , New York , 2010 , American Thoracic Society.
Whitsett JA , Haitchi HM , Maeda Y : Intersections between pulmonary development and disease , Am J Respir Crit Care Med 184-401-406 , 2011.

۰۹۱۴۳۱۳۷۷۷۱ | ۰۴۱۳۳۳۷۹۹۳۴







