درمان با اکسیژن-درس ۳ قسمت سوم

روشهای تجویز اکسیژن
انتخاب شیوه دادن اکسیژن، به سن و اندازه نوزاد، میزان نیاز او به اکسیژن و هدف درمانی ما و همینطور میزان تحمل نوزاد بستگی دارد (۳۰).
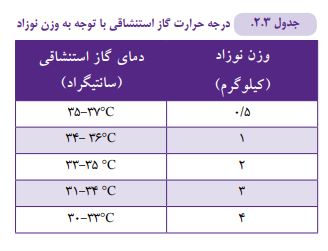
میزان جریان گاز را (که اغلب ترکیبی از هوا و اکسیژن است) تا min/L 2 ،جریان کم یا Low flow و میزان جریان min/L 15-2 را جریان زیاد یا High flow در نظر میگیریم. بهتر است اکسیژن مورد استفاده در نوزادان و به ویژه نوزادان نارس، گرم و مرطوب باشد. عدم تأمین رطوبت و گرمای مناسب در راههای هوایی باعث خشک شدن ترشحات و اپی تلیوم مجاری تنفسی شده زمینه را برای عفونت، اسپاسم و خونریزی، دهیدراتاسیون و هیپوترمی نوزاد فراهم میکند (۳۰). در برخی منابع تاکید شده است فقط اگر جریان گاز کمتر از min/mL 300( min/L 3/0 ) باشد نیاز به مرطوب کردن ندارد (۳۱).
در دورههای بـحرانی بیماریهای ریوی نوزادان، روش تجویز اکسیژن باید به شیوهای انتخاب شود که غلظت اکسیژن استنشاقی توسط نوزاد در نازوفارنکس یا تراشه به صورت تقریبی با غلظت آن در منبع مورد استفاده در تجویز، برابر باشد. این روش تجویز را درمانی اکسیژن ( FPOT ) مینامند. برای دستیابی به چنین هدفی نوزاد نباید از فضای خارج از سیستم حمایت تنفسی گازی را استنشاق کند و دستگاه حمایت تنفسی باید دارای قابلیت برقراری جریانی از مخلوط هوا و اکسیژن باشد که مساوی یا فراتر از حداکثر جریان دمی (PIF/Flow Inspiratory Peak) در نوزاد باشد. به عبارت دیگر باید جریان گاز برقرار شده در سیستم حمایتی بتواند در صورت نیاز تمامی حجمهای ریوی را تغذیه کند.
اکسیژن درمانی با مقادیر ثابت با روشهای زیر اعمال میگردد:
- Invasive (تهاجمی) مانند نوزاد دارای لوله داخل تراشه و زیر تهویه مکانیکی.
- Noninvasive (غیرتهاجمی) مانند استفاده از اکسیژن با جریان بالا
در دورههایی که از شدت دیسترس تنفسی و نیاز نوزاد به اکسیژن کاسته شده یا در دورههای انتقالی که میخواهیم درباره تغییر سیستم حمایت تنفسی نوزاد تصمیم گیری کنیم، میتوان از روش دیگری در تجویز اکسیژن استفاده نمود که تجویز اکسیژن (VPOT) نامیده میشود. در این روش، ارتباط دقیقی بین کسر اکسیژن دمی تنظیم شده روی بلندر و امکان تامین نیاز نوزاد به اکسیژن استنشاقی برای حفظ سطحی خاص از اشباع اکسی هموگلوبین (Sat O2) وجود ندارد. در روش تجویز اکسیژن با مقادیر متغیر، میتوان از روشهای زیر استفاده نمود:
۱. انکوباتور
- میتوان رابط اکسیژن را مستقیم به ورودی اکسیژن در انکوباتور وصل کرد که در این صورت رطوبت داخل انکوباتور بهتر است حداقل ۴۰% باشد. بهتر است با قرار دادن آنالیزر اکسیژن در نزدیکی بینی نوزاد به صورت مکرر میزان FiO2 دریافتی توسط بیمار را چک کنیم (۲۱).
- انکوباتورهای جدید قادر به تجویز مداوم غلظت بالای اکسیژن با رطوبت و گرمای مناسب هستند و همچنین آنالیزر اکسیژنی دارند که به طور پیوسته جریان اکسیژن را برای به دست آوردن غلظت از پیش تنظیم شده اصلاح میکند.
- انکوباتورهای کهنه ممکن است به رغم تجویز جریان ۱۰۰%، کسر اکسیژن کمی به میزان ۳۰% را فراهم کنند و قادر به نگهداری FiO2 ثابت (وقتی دریچهها و درها باز شوند) نیستند. برای تجویز قابل اعتماد اکسیژن هنگام استفاده از انکوباتورهای قدیمی نیاز به استفاده از هود اکسیژن میباشد.
۲. اکسی هود یا box Head
- هود یک محفظه شفاف است که در اطراف سر نوزاد قرار میگیرد و ساده و در دسترس و استفاده از آن اغلب مؤثر است (شکل ۳-۳). استفاده از هود مانع تلاطم در غلظت اکسیژن تحویلی به بیمار میشود و در حفظ غلظتهای بالای اکسیژن (بیش از ۵۰%) یا غلظتهای پایین (۲۵ تا ۳۰%) مفید است. اگر روشهای غیر تهاجمی تأمین اکسیژن با مقادیر متغیر را در نظر بگیریم، اکسی هود تنها وسیله ای است که امکان تنظیم FiO2 را به دقت دارد. میزان اکسیژنی که نوزاد دریافت میکند بستگی به عوامل مختلف دارد که شامل میزان جریان اکسیژن، تهویه دقیقهای نوزاد، اندازه هود و اندازه و تعداد سوراخهای آن دارد. کسر اکسیژن دمی زیر هود را میتوان با کمک مخلوطکننده هوا و اکسیژن بین ۲۱ تا ۱۰۰% تنظیم و با کمک آنالیزر اکسیژن کنترل کرد. توصیه میشود جریان گاز مورد استفاده زیر هود حدود min/L 8-5 باشد تا از اثرات زیان بار تجمع CO2 بازدمی پیشگیری شود. اکسیژن زیر هود لازم است گرم و مرطوب شود، هودهای دارای ترمومتر، میتوانند دمای هوای زیر هود را نشان دهد تا امکان مراقبت بهتر از نوزاد فراهم گردد. باید اندازه هود متناسب با سر نوزاد انتخاب شود. داشتن یک دریچه تنظیم اندازه گردن به انتخاب هود مناسب با نوزاد کمک میکند.

- مشکلات استفاده از هود شامل کم شدن تحرک نوزاد، عدم امکان تغذیه با پستان مادر، تغییر در جریان اکسیژن رسیده شده به نوزاد در حین اقدامات مراقبتی و برداشته شدن هود و هیپوترمی نوزاد در صورت استفاده از اکسیژن سرد است. قرار دادن نوزاد در حالت خوابیده به پشت در زیر هود کمک میکند که حجم جاری ریهها افزایش یابد.
بهتر است ورودی گاز به درون هود تا حد ممکن از صورت و سر نوزاد دور باشد، میتوان از کلاه برای پوشاندن سر نوزاد استفاده کرد تا از اتلاف دما در اثرات جریان گاز، پیشگیری کنیم. اکسیژن وارد شده به هود، باید از پیش گرم و مرطوب شده باشد. دمای گاز استنشاقی را با کمک مرطوبکننده که در وضعیت غیرتهاجمی آن به کار گرفته شده در محدوده مورد نظر (جدول ۳-۲) نگهدارید.
برای اطمینان از دریافت FiO2 مناسب در زیر هود از آنالیزر اکسیژن در نزدیکی بینی بیمار استفاده میکنیم. استفاده از جریان زیاد در حد min/L 15-10 در صورتی که خروجی کافی در هود نداشته باشد میتواند سبب تولید فشار مثبت ناخواسته شود (۲۳ و ۲۲) .
۳ . لوله (کانوال) بینی cannula Nasal
- کانولای بینی دو لوله کوتاه (حدود ۱ سانتیمتر) و نرم هستند که از لولههای رابط تامین کننده اکسیژن جدا میشوند (شکل ۳-۴). کانولا به قسمت جلوی سوراخهای بینی وارد شده و لوله رابط به صورت نوزاد فیکس میشود. اکسیژن وارد محفظه نازوفارنکس نوزاد میشود که به شکل یک مخزن (reservoir) آناتومیکی عمل خواهد کرد. با این روش میتوان جریان بسیار کم گاز را تجویز نمود. برای این کار نیاز به فلومترهای مخصوصی است تا جریان بسیار کم (min/mL 500-250) را کالیبره کند. میزان نهایی اکسیژن تحویل داده شده به نوزاد توسط کانولای بینی متغیر است و به اندازه و وزن نوزاد و FiO2 تنظیم شده و نسبت اندازه کانولا به اندازه سوراخ بینی نوزاد بستگی دارد. در نوزادان بزرگتر معمولا میزان اکسیژن دریافت شده کمتر است. این وسایل اغلب برای رساندن جریان کم اکسیژن استفاده میشوند. از پرونگ بینی برای تجویز اکسیژن در NCPAP هم استفاده میشود. این لولهها نرم و انعطاف پذیر هستند و استفاده از آنها آسان است. بهتر است برای دادن اکسیژن آزاد، اندازه این لولهها را درست انتخاب کنیم به گونهای که حداکثر نیمی از قطر سوراخ بینی را پر کنند (شکل ۳-۴) تا از انسداد کامل بینی و ایجاد فشار مثبت پیشگیری شود. همچنین بهتر است میزان جریان گاز از min/L 1-5/0 بیشتر نشود. در این روش امکان تغذیه و جابهجایی نوزاد فراهم است (۲۳ و ۲۲). از کانولای بینی در نوزادانی استفاده میشود که وضعیت پایداری داشته در حال کم کردن میزان اکسیژن دریافتی آنها هستیم. در این روش نوزاد میتواند تحرک خوبی داشته، از پستان مادر تغذیه شود، روش مراقبت آغوشی مادر و نوزاد را تجربه کند و در مصرف دراز مدت اکسیژن و تجویز اکسیژن در خانه کمککننده است. چون بینی به خوبی هوای ورودی را گرم و مرطوب میکند، بخصوص در جریان کم (کمتر از min/mL 300) نیاز به استفاده از مرطوب کننده یا گرم کردن اکسیژن نمیباشد. برعکس اکسی هود اگر جریان اکسیژن قطع شود یا لوله از زیر هود خارج شود، با این روش خطر تنفس دوباره هوای بازدمی و هیپرکاپنی وجود ندارد. اما از آنجایی که کسر اکسیژن دریافت شده بستگی به تنفس نوزاد دارد، تغییر در تهویه دقیقهای و جریان دمی سبب نوسان در FiO2 رسیده به نوزاد میگردد (۲۲).

- اندازه نامناسب کانوالی بینی سبب تروما به بینی و التهاب آن یا انسداد سوراخهای بینی میگردد. فشار مثبت ناخواسته ممکن است با کانولای بینی اعمال گردد که بستگی به جریان اکسیژن، اندازه کانولا و آناتومی بینی دارد.
۴ . ماسک ساده
وسیلهای در دسترس میباشد که اغلب به صورت کوتاه مدت استفاده میشود (شکل ۳-۵). حداقل جریان مورد استفاده در ماسک بهتر است از min/L 5 کمتر نباشد، تا از تجمع CO2 و تنفس دوباره آن پیشگیری شود (۲۳). معمولا از ماسک فقط در مدت کوتاه (مثال در حین انتقال یا در اورژانسها) استفاده میشود. به استثنای اکسیژن درمانی در ماسک ساده بینی، دیگر روشهای تجویز اکسیژن با مقادیر متغیر باید با مرطوب کنندهها (شکل ۳-۶) مانند ۸۵۰ MR یا ۷۰۰۰ PM همراه باشد که در وضعیت غیرتهاجمی مورد کاربری قرار گیرد.

هر چند که تجهیزات مرتبط با تجویز اکسیژن با مقادیر متغیر باید در محدوههای زمانی کوتاه استفاده شوند، اما کانولاهای بینی، در نوزادان درگیر در فرآیند BPD که نیازهای حداقلی به کسر اکسیژن دمی ( FiO2 کمتر از ۳۰%) دارند میتواند به صورت طولانی مدت با جریان اکسیژن کمتر از min/L 5/0 استفاده شود.

۵ . HHFNC (Heated Humidifier High Flow Nasal Cannula)
از این روش بیشتر در نوزادان نارس که تنفس خود به خودی دارند استفاده میشود. جریان مورد استفاده min/L 6-5 است که توسط گرم و مرطوبکننده، گرم و مرطوب میشود و از راه کانولای بینی نوع خاصی از کانولای بینی به نام تجارتی Optiflow نیز در این امر کاربرد دارد (شکل ۳-۷).
HHFNC میتواند فشار مثبت ایجاد نماید. به همین علت گاهی آن را به صورت متناوب با CPAP به کار میبرند که بهتر است CPAP را طی شب و HHFNC را طی روز استفاده کنیم. HHFNC نسبت به CPAP بهتر تحمل میشود، کمتر سبب اتساع معده میگردد و امکان تغذیه نوزاد هم در این روش وجود دارد (۲۵). طی استفاده از HHFNC باید به تنفسهای خود نوزاد بسیار دقت کنیم چون اگر فشار مثبت ایجاد شده باشد، میتواند سبب تداخل با تنفسهای نوزاد و خستگی نوزاد شود. از دیگر عوارض آن امکان خراشیدگی مخاط بینی و رسوب قطرات آب ناشی از رطوبت در مسیر جریان گاز در درون بینی نوزاد و خطر آپنه است. به همین دلیل باید مسیر گاز مرتب پاک شود تا در آن آب تجمع نیابد.
در صورت نیاز (مثلا افزایش تنفس بیمار و یا آپنه و برادی کاردی) ممکن است CPAP را جایگزین HHFNC کنیم.
مستندسازی
در طی مدت مصرف اکسیژن نکات زیر در پرونده نوزاد در هر شیفت ثبت شوند:
- کسر اکسیژن دمی مورد نیاز (FiO2)
- چگونگی تجویز اکسیژن
- درصد اشباع اکسیژن شریانی (O2Sat) با پالس اکسیمتری یا فشار اکسیژن شریانی (PaO2) با ارزیابی خون شریانی
- تغییرات در میزان دریافت اکسیژن (افزایش یا کاهش نیاز)
- دستور پزشک در مورد ادامه مصرف یا قطع اکسیژن (حداقل روزانه)
عوارض اکسیژن درمانی
-
رتینوپاتی نارسی (ROP)
رتینوپاتی نارسی بیماری پرولیفراتیو عروق شبکیه است که معمولا در نوزادان نارس دیده میشود. وزن تولد قویترین عامل پیشبینی کننده احتمال بروز آن است. برخی عوامل دیگر مانند تجویز اکسیژن، نیاز به احیای پس از تولد، تزریق خون و عفونتها، احتمال بروز بیماری را افزایش میدهند (۲۴). هر نوزادی که اکسیژن دریافت میکند بهتر است طبق توصیههای انجمن پزشکان نوزادان ایران و بر اساس برنامه دقیق با کمک افتالموسکوپی غیر مستقیم توسط چشم پزشک ماهری که در امر معاینه شبکیه نوزادان تبحر دارد معاینه گردد. - بیماری مزمن ریوی (CLD)
بیماری مزمن ریه مشکل نوزادان نارس است که عوامل آغازگر یا تشدید کننده آن شامل اکسیژندرمانی، باروتروما (ترومای فشاری در حین تهویه مکانیکی)، کمبودهای تغذیهای، عفونتهای جنینی و نوزادی، تجویز مایع زیاد، شنت راست به چپ از راه PDA میباشد. تشخیص بیماری را با نیاز به تجویز اکسیژن اضافی در ۳۶ هفته از زمان پس از آخرین قاعدگی مادر (مجموع سن داخل و خارج رحمی) میدانند(۲۶).
منبع: فصل سوم کتاب درسنامه مراقبت تنفسی نوزادان (نویسندگان: دکتر پریسا محققی با همکاری پزشکان و پرستاران نوزادان)






