فیزیولوژی و مکانیک ریه – درس ۱ قسمت اول

بیماری های تنفسی از علل اصلی مرگ و میر در دوره نوزادی و علت اصلی بستری در بخش های مراقبت ویژه به خصوص در نوزادان نارس است. برقراری حمایت تنفسی مناسب در بهبود پیش آگهی موثر واقع می شود.
افزایش شناخت از مکانیک و پاتوفیزیولوژی ریه ها و اصول تبادل گازها در ریه به درک درست روش های حمایت تنفسی کمک کرده، مانع از بروز صدمات شدید به ریه ها می گردد. اصل اول در درمان هر بیماری آن است که ضرر نرسانیم. در درمان بیماری های تنفسی نوزادان در عمل با این مشکل روبرو هستیم که برای تأمین میزان کافی تبادل گازی در یک سیستم تنفسی نارس چگونه رفتار کنیم تا دستگاه های پر قدرت ما روند رشد ریه های نوزاد را مختل نکند و بر روی شکل و کارکرد ریه تأثیر نامطلوب باقی نگذارد. با این دیدگاه است که روش های نوین حمایت تنفسی به بخش های نوزادان وارد می شوند و روز به روز به اقدامات درمانی غیرتهاجمی افزوده شده، روش های تهاجمی تهویه کمتر مورد استفاده قرار می گیرند.
تکامل و رشد ریه
برای مراقبت از نوزاد نارس، درک مراحل رشد و تکامل ریه اهمیت بسزایی دارد زیرا کارکرد درست ریه در حفظ بقای نوزاد و افزایش میزان زنده ماندن او حیاتی بوده، صدماتی که به ریه نارس در هنگام تهویه مکانیکی تحمیل می گردد، سبب بروز مشکلات بعدی نوزاد می شود.
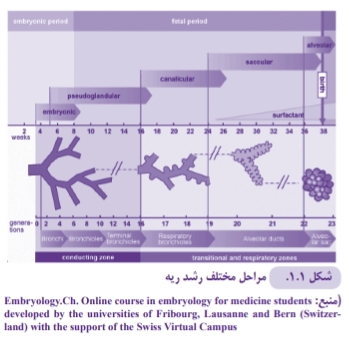
ریه ها در زندگی جنینی از ۵ مرحله تکاملی عبور می کنند ( ۱،۲،۳ )که عبارتند از: مرحله رویانی، شبه غده ای، کانالیکولار، ساکولار و آلوئولار شکل (۱-۱).
در هنگام تولد حدود ۱۰۰ میلیون آلوئول – معادل یک سوم آلوئول های بالغین – تشکیل شده است (۴). بیشترین سرعت آلوئول سازی از هفته ۳۲ بارداری تا اولین ماه های پس از تولد ترم رخ می دهد، گرچه در ۶ ماه اول پس از تولد و حتی تا ۱/۵ تا ۲ سالگی، تولید آلوئول های جدید ادامه می یابد و قطر آنها بیشتر می شود تا سطح تبادل گازها بیشتر شود (۵). برخی عوامل در تولید آلوئول ها نقش دارند که در ضمیمه ۱-۲ مشاهده خواهند شد.
مکانیک ریه
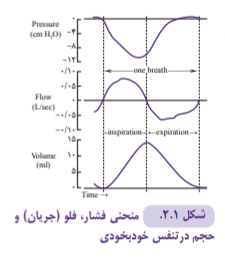
تعامل بین ونتیالتور و شیرخوار به میزان بسیار زیادی به خصوصیات مکانیکی سیستم تنفسی ارتباط دارد. تفاوت زیادی بین تنفس های خودبخودی و تنفس های داده شده توسط ونتیلاتور وجود دارد. مهمترین تفاوت آن است که تنفس های خودبخودی با کاهش فشار داخل قفسه و ایجاد فشار منفی رخ می دهد، در حالی که اغلب ونتیلاتورها با دادن فشار مثبت تنفس می دهند. با توجه به شکل ۱-۲ ،که منحنی فشار، فلو (جریان) و حجم تنفس خودبخودی را نشان می دهد. با کاهش فشار (منحنی پایین رونده)، جریانی از هوا وارد ریه ها شده، حجم مشخصی را در ریه تثبیت می کند.
حجم ریه
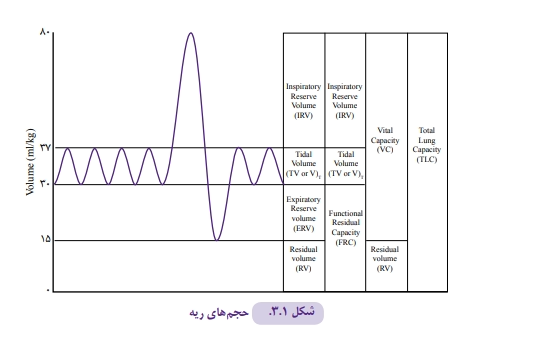
حجم کلی گازهای موجود در ریه و راه های هوایی می تواند اندازه گیری شود. این حجم به اجزای مختلف تقسیم می گردد (شکل ۱-۳).
حجم جاری ( Volume Tidal ): مقداری از گاز که با هر نفس وارد ریه می شود.
فضای مرده ( Space Dead ): مقداری از حجم جاری که در تبادل گازی دخالت نمی کند.
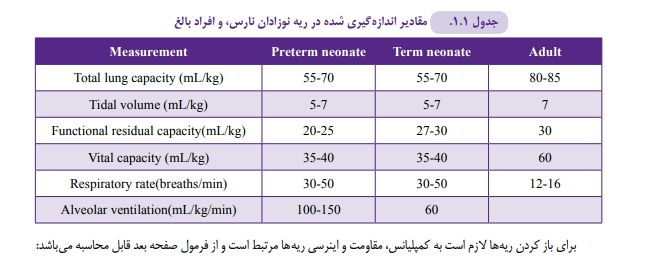
تهویه دقیقه ای ( Ventilation Minute): معادل تفاوت حجم جاری با فضای مرده ضرب در تعداد تنفس است که مقدار گازی است که در یک دقیقه در ریه ها تبادل می شود. در یک نوزاد ترم سالم، حجم جاری حدود kg/mL 5-7 و تعداد تنفس حدود ۴۰ بار در دقیقه و لذا حجم تهویه دقیقه ای معادل kg/mL 200-240 می باشد (جدول ۱-۱).
بیشتر بخوانید: حجمها و ظرفیتهای ریوی
فشار
برای به جریان افتادن گازها در طی دم و بازدم نیاز به اختلاف فشاری بین مجاری هوایی و آلوئول ها است. این اختلاف فشار که
برای باز کردن ریه ها لازم است به کمپلیانس، مقاومت و اینرسی ریه ها مرتبط است و از فرمول زیر قابل محاسبه می باشد:
Pressure=(Volume/Compliance)+Resistance x Flow
کمپلیانس
کمپلیانس معرف اتساع پذیری سیستم تنفسی (ریه ها و قفسه سینه) است و توسط فرمول زیر محاسبه می شود:
Compliance=Volume/Pressure
بنابراین هرچه کمپلیانس بیشتر باشد به ازای هر واحد تغییر در فشار، حجم بیشتری به ریه انتقال می یابد( ریه قابلیت باز شدن بهتری دارد). به طور طبیعی، دیواره قفسه سینه نوزادان در برابر اتساع پذیری ریه ها مقاومتی ایجاد نمی کند. کمپلیانس کل سیستم تنفسی ( ریه ها + دیواره قفسه سینه ) در نوزادانی که ریه طبیعی دارند، در حدود ۶-۳ mL/cm H2O است، در حالی که در نوزادان مبتلا به RDS این مقدار به H2 cm/mL 1-2 کاهش مییابد (۶). میزان کمپلیانس را می توان از لوپ حجمی- فشاری در ونتیلاتور مشاهده نمود. هرگاه کمپلیانس ریه کم شود این لوپ تغییر شکل می یابد (شکل ۱-۴).

مقاومت
مقاومت عبارت است از نیرویی که سیستم هدایتکننده هوا (مجاری هوایی، نای) در مقابل عبور جریان هوا از خود نشان می دهند و از فرمول زیر محاسبه می شود.
Resistance=Pressure/Flow
مقاومت مجاری هوایی به چهار عامل وابسته است:
- شعاع مجاری هوایی
- طول مجاری
- میزان جریای
- تراکم و چگالی گاز تنفس شده
مجاری هوایی انتهایی در حالت طبیعی مقاومت کمتری در مقابل جریان هوا ایجاد می کنند که علت آن بزرگتر بودن سطح مقطع عرضی آنها است. در مواردی چون برونکواسپاسم، ادم مخاطی و ادم بینابینی که موجب کاهش سطح مقطع مجاری می شود، افزایش مقاومت راه های هوایی سبب بروز مشکلاتی برای بیمار خواهد شد. جاگذاری لوله تراشه باریک نیز در ایجاد مقاومت در مقابل جریان هوا موثر است، بویژه اگر میزان جریان زیاد باشد سبب توربالنس هوا می شود. مقاومت کل سیستم تنفسی (مجاری هوایی + بافت ها) در نوزادان سالم در cm H2O/L/s 20-40 و در نوزاد دارای لوله تراشه در حد cm H2O/L/s 50-150 است. مقاومت در نوزادان مبتال به سندرم آسپیراسیون مکونیوم افزایش چشمگیری نشان می دهد که به علت تنگ شدن راه های هوایی توسط مکونیوم می باشد (۷).
ثابت زمانی
ثابت زمانی در سیستم تنفسی عبارت است از مقدار زمانی که لازم است تا فشار داخل آلوئولی، به ۶۳ % تغییر فشار مجاری هوایی دست یابد (شکل ۱-۵ ). به عبارت دیگر زمان لازم برای تغییر فشار مجاری هوایی است تا در کل ریه به تعادل برسد. ثابت زمانی از فرمول زیر به دست می آید:
مقاومت*کمپلیانس = ثابت زمانی
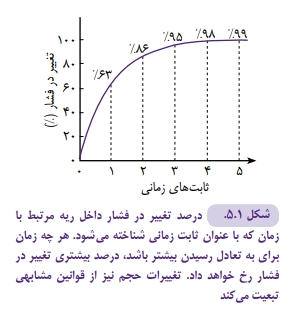
بنابراین ثابت زمانی سیستم تنفسی نسبت مستقیم با مقاومت و کمپلیانس ریه دارد. در صورتی که زمان بیشتری برای به تعادل رسیدن داده شود، درصد بالاتری از فشار مجاری هوایی در سراسر ریه به تعادل می رسد. به عنوان مثال، ریه های یک نوزاد سالم با کمپلیانس ۰.۰۰۴ cmH2O/L و مقاومت ۳۰ cm H2O/L/S ثابت زمانی برابر ۰.۱۲ ثانیه خواهد داشت. هرچه زمان دم یا بازدم طولانی تری برای به تعادل رسیدن داده شود، درصد تعادل بالاتر خواهد بود. در عمل، ۳ تا ۵ ثابت زمانی در هنگام دم یا بازدم لازم است تا در دم یا بازدم تحویل فشار و حجم مناسب ( ۹۵ تا ۹۹ درصد ) به ریه ها کامل شود. برعکس در RDS که کمپلیانس ریه کاهش یافته است، ثابت زمانی کوتاه تر خواهد بود. ریه هایی که ثابت زمانی کوتاه تری دارند زودتر از ریه های سالم از هوا پر و خالی می شوند (۸).
مفهوم و کاربرد بالینی ثابت زمانی این است که زمان های بسیار کوتاه دمی (کمتر از ۳ ثابت زمانی دمی) سبب می شوند فشارهای ونتیلاتور در سراسر ریه یکنواخت به تعادل نرسند و در نتیجه ممکن است موجب کاهش حجم جاری شده بنابراین PIP و MAP را کم کرده، موجب هیپرکاپنه و هیپوکسمی شوند.
در تعیین زمانی که لازم است تا دم و بازدم کامل شوند، باید مشخصات مکانیکی ونتیلاتور و ریه های نوزاد را در نظر گرفت.
مثال نوزادان مبتال به RDS، ثابت زمانی کوتاهی دارند و قادر به تحمل زمان های کوتاه دمی و بازدمی در هنگام اوج بیماری هستند، اما با بهبود کمپلیانس ریه آنها (با تجویز سورفاکتانت یا به شکل خودبخودی پس از چند روز اول تولد)، ثابت زمانی افزایش یافته باید از زمان های طولانی تری در تهویه استفاده کرد (۱۰،۹). از آنجا که مقادیر کمپلیانس و مقاومت در طی بازدم متفاوت است، یک ثابت زمانی منفرد را برای دم و بازدم نمیتوان در نظر داشت. به طور خلاصه زمان لازم برای پر یا خالی شدن ریه ها به خصوصیات مکانیکی آن به ویژه مقاومت و کمپلیانس بستگی دارد.
تبادل گازی
هدف کلی تهویه مکانیکی، تأمین گازهای خونی طبیعی است و تنظیم ونتیلاتورها با ارزیابی گازهای خونی و اعمال تغییرات بر اساس نتیجه این ارزیابی می باشد. تنظیم ونتیالتور به عوامل دیگری از جمله مکانیک ریه، مکانیسم تبادل گازی، کنترل تنفس و آسیب های ریوی نیز بستگی دارد. درک کامل و درست از مجموعه عوامل پیشگفت در انتخاب بهترین روش تهویه کمک زیادی می نماید.
نارسایی تنفسی به معنی هیپرکاپنه و/یا هیپوکسی می باشد. گرچه هردو این مشکلات به شکل شایع با هم رخ می دهند، اما در برخی بیماری ها ممکن است فقط یک اختلال مشاهده شود.
منبع: فصل اول کتاب درسنامه مراقبت تنفسی نوزادان (نویسندگان: دکتر پریسا محققی با همکاری پزشکان و پرستاران نوزادان)
دفتر فروش:۰۴۱۳۳۳۷۹۹۳۴ تلفن تماس:۰۹۱۴۳۱۳۷۷۷۱ واتساپ: ۰۹۱۴۳۱۳۷۷۷۱






