خواب و بیماری های قلبی- عروقی (دکترمحمد کاظم ترقی متخصص بیماری های قلب و عروق)

خواب و بیماری های قلبی-عروقی
دکترمحمد کاظم ترقی ( متخصص بیماری های قلب و عروق )

سیستم قلبی و عروقی درحین خواب تحت تاثیر سه عامل قرار می گیرد:
- خود خواب طبیعی
- ریتم روزانه ی فیزیولوژیک
- اختلالات خواب
درمرحله ی اول ازخواب(NREM) افت مشخص در سطح فشار خون و نیز آریتمی سینوسی ناشی از افزایش فعالیت پاراسمپاتیک اتفاق می افتد. در مرحله ی دوم از NREM افزایش مختصر در فعالیت سمپاتیک با کمپلکس های K همراه شده، اندکی ضربان قلب و فشارخون را بالا میبرد، ولی بعد از آن در مرحله ی سوم و چهارم از خواب NREM یا همان خواب با امواج آهسته (SWS) افت تدریجی و مداوم در فعالیت سمپاتیک و عضلانی موجب کاهش تدریجی فشارخون و ضربان قلب شده،HR و BP به کمترین میزان خود در شبانه روز میرسد وسیستم قلبی –عروقی درپایدارترین وضعیت قرار دارد.
درمرحله ی REM این کنترل ضعیف شده،و با افزایش فعالیت سمپاتیک تغییرات در فشارخون و ضربان قلب دیده میشود. به نظر میرسد درمرحله ی REM، افزایش سیگنال های فعالیت مغزی هنگامی که از مناطقی میگذرند که سیستم قلبی-عروقی راکنترل مینمایند،موجب ناپایداری در عملکرد قلبی- عروقی میشوند. علی رغم اینکه به نظر میرسد تقاضا برای خون و اکسیژن درحین خواب پایین آمده و حوادث قلبی-عروقی نیز باید درخواب کم باشد،اما ۲۰ درصد از موارد انفارکتوس حاد قلبی(AMI) ،۱۵ درصد ازمرگ های ناگهانی قلبی(SCD) و ۲۹ درصد از دوره های فیبریلاسیون دهلیزی(AF) درحین خواب و طی نیمه ی شب تاساعت ۶ صبح اتفاق می افتد.اغلب این حوادث در مرحله ی REM روی میدهند.

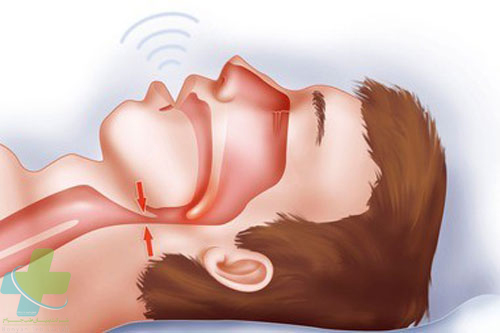
علاوه بر تاثیرات عصبی-شیمیایی حین خواب، عوامل مکانیکی نیز بر سیستم قلبی-عروقی اثر میگذارند.قرار گرفتن در وضعیت درازکش،بازگشت سیستم وریدی به قلب را افزایش داده، فشارهای پرشدن بطنی قلب را بالا برده، و نیز موجب درجاتی از ادم درمجاری هوایی فوقانی میگردد که به نوبه ی خود انسداد درمجاری هوایی را تشدید میکند.آنچه از اختلالات خواب در رابطه با بیماری های قلبی-عروقی میگردد، آپنه ی خواب و به طور کلی اختلال تنفس درحین خواب SDB است. آپنه ی خواب خود به دونوع دیده میشود.
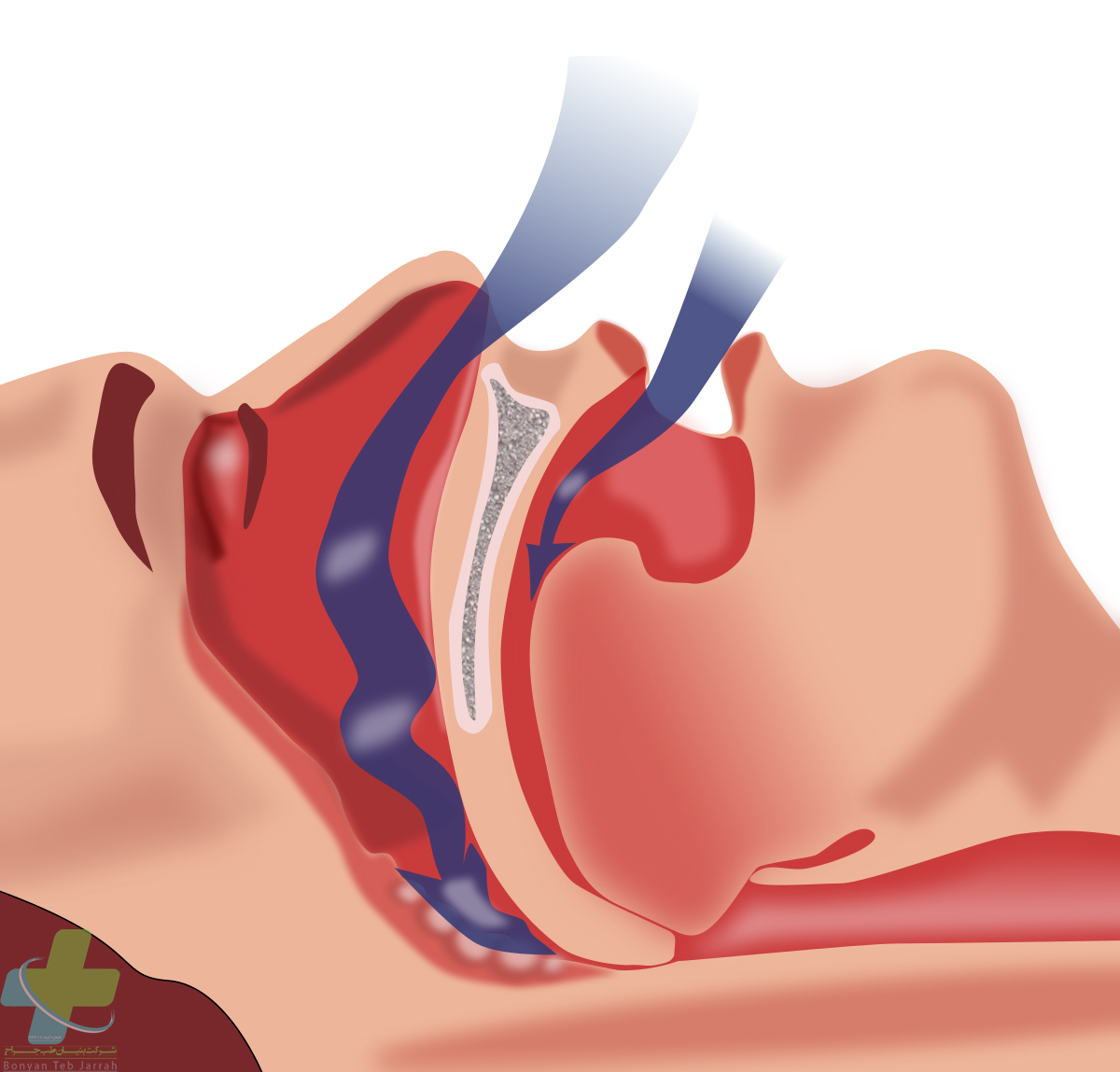
۱-آپنه ی انسدادی خواب(O.S.A)
انسداد مکرر مجاری تنفسی فوقانی حین خواب که تاثیرات عمیقی بر عملکرد سیستم قلبی-عروقی، تبادل گاز و تداوم خواب دارد. دوره های آپنه بیشتر از ۱۰ثانیه، و به طور متوسط ۲۵ ثانیه در NREM و ۳۵ ثانیه در REM طول میکشد.در طول آپنه،اشباع اکسیژن (Sao2) افت کرده و معمولا بیمار حدود ۲۰ درصد ازکل زمان خواب را با۹۰ % Sao2 سرمیکند.
برای تعیین شدت OSA ازشاخص آپنه – هیپوپنه (AHI) استفاده میشود که نشانگر تعداد حملات آپنه و هیپوپنه در هرساعت ازخواب است. معمولا۵ AHI طبیعی تلقی میشود.
۴درصد مردان و ۲درصد زنان بالغ مبتلا به این سندروم بوده و در۷۰-۸۰ درصد بزرگسالان، چاقی عامل اصلی است.سن متوسط تظاهر بیماری ۵۱-۴۸ سال است.
در طول آپنه ضربان کاهش یافته،اما فشارخون سیستولیک معمولا افزایش میابد.به دنبال آپنه بیمار مراحل کوتاه بیداری دارد تا تون عضلات افزایش یافته و تنفس برقرار شود.این بیداری های کوتاه الگوی خواب را به هم زده و منجر به شایع ترین علامت بیماران،یعنی خواب آلودگی در طول روز میشود.
۲-آپنه مرکزی خواب(CAS)
تنفس شین- استوکس رااولین بار آقای Cheyne درسال ۱۸۱۸به صورت سیکل های مکرر آپنه و هیپوپنه، و الگوی تنفس کرشندو-دکرشندو توصیف کرد.شایع ترین علت و زمینه آن نارسایی احتقانی قلبی(CHF)است،اما به دنبال CVA، بیماری های کلیوی و درارتفاعات بالا هم دیده میشود.۴۰ درصد از کل بیماران مبتلا به CHF با کسر تخلیه ای کمتراز ۴۵ درصد،مبتلا به CSA بوده و ۱۰درصد نیز O.S.Aدارند.
تنفس شین-استوکس معمولا با عاملی مثل آه کشیدن،نفس عمیق یا بیداری کوتاه درحین خواب شروع شده و منجر به هیپرونتیلاسیون گذرا میشود؛ و هیپوکاپنی ایجاد شده از طریق مراکز کنترل شیمیایی تنفس منجر به هیپوونتیلاسیون جبرانی میشود.
زمان سیکل در تنفس شین-استوکس،مثلا زمان بین دو پیک هیپوپنه، تقریبا چهار برابر زمان گردش خون بیماراست؛ لذا هرچه CHF شدیدتر باشد،سیکل شین-استوکس طولانی تراست. وجود CSAدر CHF نشان گر پروگنوز بدتر بیماری است.عوامل خطرساز ابتلا به CSA در بیماران CHF عبارت اند از: جنس مرد، سن بالای۶۰ سال،ریتم AF، و وجود هیپوکاپنی.آثار فیزیولوژیک OSA و CSA بربیماری های قلبی-عروقی مرور میشود.
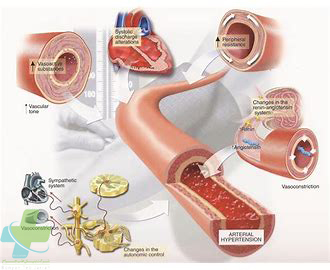
الف-پرفشاری خون(HTN)
تقریبا ۴۰ درصد ازبیماران HTN، آپنه خواب دارند و از طرف دیگر،۴۰ درصد مبتلایان به آپنه خواب،HTN نیز دارند.این ارتباط و همراهی در موارد پرفشاری خون مقاوم به دارو تا۸۳ درصد موارد افزایش میابد.در گزارش JNC 7 on HTN، OSA به عنوان اولین عامل فشارخون ثانویه ذکر شده است.بین شدت آپنه خواب و فشارخون رابطه ی خطی و رابطه ی دوز-پاسخ وجود دارد؛
به طوری که درمطالعه ای بیمارانی که AHI: 5-0. 15-5 و بالای ۱۵ داشته اند احتمال ابتلا به فشارخون طی ۴ سال آینده در آن ها به ترتیب ۴۲.۱، ۲/۰۳ ، ۸۹.۲ برابر گروه کنترل بوده است.
ازطرف دیگر،درمان با CPAP طی ۴ تا ۸ هفته به طور متوسط باعث کاهش ۱۰mmHg فشارخون در بیماران مبتلا به پرفشاری خون و آپنه ی خواب میگردد و این مقدار کاهش فشارخون احتمال حوادث کرونری را۳۷ درصد و احتمال CVAرا ۵۶ درصد کاهش میدهد.درمطالعه دیگر، خرخر کردن، احتمال ابتلا به پرفشاری خون را افزایش داده است.

ب- آریتمی های قلبی
در خواب طبیعی کاهش فعالیت سمپاتیک و افزایش فعالیت پاراسمپاتیک مخصوصا در مرحله ی SWS ، موجب کاهش ضربان قلب و آریتمی سینوسیی میشود،و وقفه ی سینوسی حدود ۱.۵ ثانیه طبیعی است.بیشترین زمان وقوع PVC طی ساعت ۱۱-۶ صبح اتفاق می افتد و تاکی کاردی بطنی و فیبرویلاسیون هم حین بیدارشدن بیشتر اتفاق می افتد.
در بیماران مبتلا به اختلال تنفس حین خواب(SDB)، وقوع همه ی انواع آریتمی ها شایعترند، به طوری که شیوع کلی آریتمی ها ۵۸-۴۶ درصد و تاکی کاردی بطنی در ۲ درصد موارد دیده میشود. هرچه HIA بیشترباشد، آریتمی های قلبی بیشتردیده میشوند.
آریتمی های بطنی ارتباط مستقیم با برادی آریتمی نداشته و بیشتر در طول هیپوکسمی شدید دیده میشوند.در بعضی از این بیماران اگر تشخیص SDB داده نشود،به علت دیدن دوره های برادی آریتمی در هولتر مانیتورینگ کاندید تعبیه پیس میکر دایم میشوند؛ درحالی که، بهترین درمان برای این ها CPAP است.
 ارتباط SDB باریتم AF بهتر شناخته شده و در یک مطالعه ۴۹ درصد از بیمارانی که به علت ریتم AF کاندید کاردیوورسیون شده بودند، مبتلا به SDB بودند. درمان با CPAP احتمال عود AF را نیزکاهش میدهد.دریک مطالعه انجام تراکیوستومی در بیمارانی که SDB بودند، تمام انواع آریتمی ها به جز PVC را ازبین برده است.دربیماران قلبی با LVEF پایین ابتلای همزمان به OSA احتمال بروز آریتمی های بطنی را افزایش میدهد.
ارتباط SDB باریتم AF بهتر شناخته شده و در یک مطالعه ۴۹ درصد از بیمارانی که به علت ریتم AF کاندید کاردیوورسیون شده بودند، مبتلا به SDB بودند. درمان با CPAP احتمال عود AF را نیزکاهش میدهد.دریک مطالعه انجام تراکیوستومی در بیمارانی که SDB بودند، تمام انواع آریتمی ها به جز PVC را ازبین برده است.دربیماران قلبی با LVEF پایین ابتلای همزمان به OSA احتمال بروز آریتمی های بطنی را افزایش میدهد.
ج-نارسایی احتقانی قلب (CHF)
CHF از طریق افزایش دامنه ی تغییرات PaCo2 به سطوح بالاتر و پایینتر از آستانه آپنه موجب بروز CSA میشود،درحالی که ابتلا به OSA ازطریق ایجاد استرس اکسیداتیو و افزایش فعالیت سمپاتیک زمینه رابرای CHFمساعد میکند.دربیماران OSAآنان که۱۱ AHI داشته اند،احتمال ایجاد CHF نسبت به گروه کنترل ۲،۲ برابر بوده است.
دربیماران CHF چاقی درمردان و سن درزنان مهم ترین عامل خطرساز احتمال ابتلا به OSA است.به نظر میرسد وجود SDBدر بیماران CHF مورتالیتی کوتاه مدت را افزایش داده، ولی برمورتالیتی طولانی مدت(بیش از ۴سال) تاثیر چندانی ندارد.در بیماران CHF عوامل خطرساز مهم برای ابتلا به CSA جنس مرد،هیپوکاپنی خفیف،ریتم HA و سن بالای ۶۰ سال است.
درمان با CPAP دربیماران مبتلا به SDB همراه با CHF موجب بهبود کسر تخلیه ای و کیفیت زندگی شده و مرگ ومیر را نیز کاهش میدهد. ازطرف دیگر،با کاهش ضربان قلب و فشار سیستولیک روزانه، پس بار قلب را کاهش داده،عملکرد قلب رابهبود میبخشد.اولین قدم دربیماران مبتلا به CSA همراه با CHF ،درمان CHF است وبدون کنترل CHF مطالع ی خواب فایده ی چندانی ندارد.

د-بیماری عروق کرونر(CAD)
پایین افتادن شبانه ی قطعه ی ST یافته ی شایعی در SDB است که اهمیت بالینی آن چندان روشن نیست.
دربیماران مبتلا به SDB ارتباطی تقریبا خطی بین HAI و CAD وجود دارد، و هر HAI بیش ازیک با افزایش خطر قلبی-عروقی همراه است،به طوری که در ۱۰ AHI طی ۵ سال آینده مجموع خطر مرگ حوادث قلبی –عروقی و انفارکتوس دربیماران با CAD شناخته شده، حدود ۷۰ درصد افزایش می یابد.
درمطالعه ای که وجود خرخر طی ۸سال آینده عوامل خطرساز مستقل برای ابتلا به CAD محسوب شده است.درمان با CPAP در بیماران مبتلا به CAD و SDB ،حوادث قلبی-عروقی را کاهش داده است.
ه-هیپرتانسیون ریوی(PH):
این که SDB درحین حملات همودینامیک ریوی را مختل می نماید،کاملا شناخته شده است، ولی این موضوع چه قدر منجر به هیپرتانسیون مزمن ریوی میشود،چندان معلوم نیست.
ازمطالعات مختلف چنین برمی آید که SDB احتمال ابتلا به PH خفیف تا متوسط را اندکی افزایش میدهد،و این خطر نیز بیش از آن که به AHI وابسته باشد،با میزان افت SaO2 درحین شب ارتباط دارد و درافراد چاق با سابقه ی COPD بیشتر دیده میشود. درمان با CPAP فشار ریوی را در بیماران مبتلا به SDP و PH کاهش میدهد.شیوع PH در SDP بین ۵۲-۱۷ درصد گزارش شده است.
و-سکته مغزی(CBA)
OSA به عنوان عامل خطرساز برای وجود CVA عمل میکند،درحالی که CSA به عنوان یکی از عوارض CVA بروز میکند.مجموعا بی بیمارانی که سابقه ی CVA باشدت OSA در ارتباط بوده و در یک مطالعه بیمارانی که بالاترین AHI را داشته اند، نسبت به آنان که کمترین AHI را داشته اند ۱.۵۸ برابر بیشتر در معرض CVA بوده اند.
درمان
قدم اول در درمان OSA کاهش عوامل خطرساز است (شامل کاهش وزن، خودداری از مصرف الکل و داروهای خواب آور و آرام بخش). درقدم دوم، اگر انسداد آناتومیک وجود داشته باشد باید به وسیله ی جراحی اصلاح شود و درنهایت درمان انتخابCPAP است که کیفیت زندگی،عملکرد زندگی و پرفشاری خون را بهبود میبخشد؛ ولی ظرفیت پذیرش بیماران ۷۰-۵۰ درصد است ودر مورد CSA مهم ترین درمان، درمان کامل CHF است.

در کلیه بیمارانی که مبتلا به HTN بوده اند، به ویژه آنان که به درمان خواب جواب نمیدهند و نیز در بیماران مبتلا به CHF وسایر بیماری های قلبی-عروقی، باید ازعلایم اختلالات خواب سوال شود ودرصورت وجود اختلال مطالعه ی خواب صورت گیرد.
اگر وجود آپنه ی خواب با پلی سومنوگرافی ثابت شود و ۲۰ AHI باشد، درمان توصیه میشود.

زیرا این سطح ازآپنه مورتالیتی را بالا میبرد، و چون پرفشاری خون با۱۵ AHI همراه است. بعضی برای بالای ۱۵ درمان توصیه میکنند؛ ونیز اگر۵ AHI بوده وبیمار به عوارض SDP مبتلا باشد(مثل خواب آلودگی روزانه یا بیماری قلبی-عروقی )درمان توصیه میشود.

*** گردآوری و تایپینگ توسط شرکت بنیان طب جراح ***
- منبع: کتاب خلاصه سخنرانیهای اولین سمینار آموزشی اختلالات و روشهای تشخیص و درمان






