حمایت تنفسی غیرتهاجمی- درس ۴ قسمت سوم

عملیاتی کردن BiPAP/SiPAP
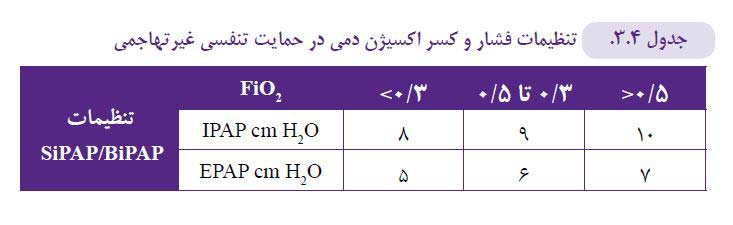
- برقراری BiPAP : این سیستم در حال حاضر با نام تجاری Fabian DuoPAP Acutronic™ در دسترس است. کاربر میبایستی پس از جاگذاری انژکتور IFD™ با پرونگ یا ماسک مناسب، سطوح فشاری مناسب را برای فشار دمی (IPAP) و فشار بازدمی ( EPAP ) در سیستم تعریف و سپس زمان را نیز برای اعمال این فشارها مشخص نماید. سرآخر Pressure Exchange Rate را تعیین کرده با توجه به جدول ۳- ۴ مدیریت تنفسی را پیش ببرد.
- برقراری SiPAP : این سیستم در حال حاضر با نام تجاری SiPAP Viasys Healthcare™ در دسترس است. ساز و کار عملیاتی کردن این سیستم همانند BiPAP است با این تفاوت که کاربر برای تعیین سطوح فشار در EPAP و IPAP باید از فلومترهای مسئول برای هر کدام از این دو سطح فشار که به صورت مجزا طراحی شده استفاده کند؛ یعنی با تنظیم سرعت جریان در فلومتر مسئول EPAP، سطح فشار مورد تقاضا برای EPAP در انژکتور IFD™ را برقرار کند و برای سطح فشار مثبت مورد نظر در IFD™ در زمان IPAP ، از فلومتر IPAP بدین منظور استفاده کرده سرعت جریان را در فلومتر مربوط تنظیم نماید. با توجه به این که SiPAP برای Pressure Exchange از یک حسگر پوستی (Grasby Capsule) استفاده میکند، کاربر باید حسگر را در فاصله میانی زائده گزیفویید و ناف بر روی شکم قرار دهد.
در تنظیمات BiPAP/SiPAP بر جدول ۴- ۳ متمرکز باشید (۱۱) .
شاخصهای پاسخ به حمایت تنفسی غیرتهاجمی
شاخصهای بالینی
- ◦ کاهش سرعت تنفس
◦ منظم و با قاعده شدن تنفس
◦ از بین رفتن ناله
◦ از بین رفتن رتراکسیون بین دندهای
◦ زمان پرشدن مویرگی کمتر از ۳ ثانیه
◦ عدم اتساع بیش از حد قفسه سینه - شاخصهای غیربالینی:
◦ برون ده ادراری > mL/kg/hr ۱
◦ کاهش نیاز به اکسیژن استنشاقی
◦ عدم وجود اسیدوز متابولیک در ارزیابی گازهای خونی
◦ مشاهده ۸ تا ۹ فضای بین دندهای در سمت راست رادیوگرافی قفسه سینه
ملاحظات پرستاری
- در ساعتهای اولیه برقراری CPAP ترشحات در مجاری تنفسی افزایش مییابد که نیاز به ساکشن دارد ولی باید توجه داشت که ساکشن بیش از حد، سبب اعمال ناکافی فشار و به دنبال آن کاهش کارآیی NCPAP خواهد بود.
- پرونگهای بینی باید به گونهای انتخاب شوند که کاملأ با سوراخهای بینی اندازه باشند تا از نشت گاز پیشگیری کنند ولی سبب بروز فشار به بینی نشوند.
- مراقبت از بینی نوزاد از نظر فشار به سپتوم، تغییر شکل آن و تروما صورت گیرد. (برای پیشگیری از فشار به سپتوم، پایه پرونگ نازال به فاصله ۲ mm از بینی قرار گیرد).
- مراقبت از پوست صورت به علت اثر تحریکی ناشی از تجهیزات نگهدارنده پرونگ بینی صورت.
- چرب کردن بینی نوزاد با پماد آنتی بیوتیک استریل توصیه شده است (بعضی منابع مخالف استفاده از پمادها هستند و استفاده از نرمال سالین را توصیه میکنند).
- دهان شویه نوزاد با نرمال سالین برای پیشگیری از خشکی دهان توصیه میگردد.
- در صورت امکان از ماسک و پرونگ بینی به صورت متناوب استفاده شود .
◦ برای پیشگیری از تجمع گاز در معده و ایجاد CPAP belly syndrome لوله دهانی – معدی جاگذاری شود (شکل ۴- ۱۴).

- تغییر وضعیت نوزاد هر ۲ تا ۴ ساعت انجام گیرد.
- در صورتی که نوزاد تغذیه میشود تا ۳۰ دقیقه پس از تغذیه، انتهای لوله دهانی – معدی بسته نگه داشته شود و سپس به مدت ۹۰ دقیقه باز شود (در صورتی که تغذیه هر ۲ ساعت صورت می گیرد).
- در صورت بیقراری نوزاد به صورت منطقی میتوان از آرام بخشها استفاده کرد، اما باید مراقب بود که تنفس خودبخودی نوزاد حفظ شود و دپرسیون تنفسی رخ ندهد.
چگونه تشخیص دهیم نوزاد CPAP را تحمل کرده است؟
نوزادی که CPAP را تحمل می کند علائم زیر را نشان میدهد:
- آرام خوابیده است
- ناله (گرانتینگ) و رتراکسیون ندارد
- رنگ پوست صورتی دارد
- زمان پرشدگی مویرگی ۳ ثانیه یا کمتر دارد
- با ۴۰% > FiO2 با پالس اکسیمتری در محدوده قابل قبول (۹۰ تا ۹۴ %) قرار دارد
- گاز خونی قابل قبول دارد
pH: 7/30-7/45
PO2: 50-70 mmHg
PCO2: 45-55 mmHg
علائم عدم موفقیت در تحمل CPAP چیست؟
نوزادی که نتواند CPAP را تحمل کند، علائم زیر را نشان خواهد داد:
- ادامه ناله و رتراکسیونها
- آپنه با وجود فشار مناسب CPAP
- اشباع اکسیژن نامطلوب (کمتر از ۹۰ %) با وجود FiO2: %40 و نیاز به فشار CPAP بیشتر از ۶cm H2O.
- احتباس دی اکسید کربن(PaCO2>55mmHg)
- عدم تحمل پرونگهای بینی با وجود همه کوششهای صورت گرفته
علل قابل درمان و واضح عدم پاسخ به NCPAP شامل موارد زیر میباشد:
- اعمال فشار ناکافی (شکل ۴- ۱۵)
- اعمال جریان ناکافی
- اندازه و جای نامناسب پرونگ
- انسداد راه هوایی به علت ترشحات
- باز ماندن دهان (این کار سبب نشت و افت فشار در ناحیه حلقی میشود. می توان از یک گول زنک برای بستن دهان استفاده نمود).

چگونه نوزاد از CPAP جدا شود؟
- با بهبود وضعیت اکسیژن رسانی نوزاد و عدم وجود حملات آپنه، برادی کاردی یا افزایش کار تنفسی، به تدریج FiO2 را تا حدود ۴۰ % کم کنید.
- سپس فشار CPAP را در هر مرحله ۱-۲ cm H2O تا حدود ۴ cm H2O کاهش دهید
- وقتی نوزاد با فشار معادل ۴cm H2O و ۰.۳<FIO2 ، اشباع اکسیژن قابل قبول داشت CPAP را قطع کنید.
- اکسیژن درمانی را با استفاده از اکسی هود یا پرونگ یا کانولای بینی یا اکسیژن با جریان بالا (HHHFNC) ادامه دهید (۱۲). معمولاًً در این مواقع پس از قطع CPAP به FiO2 کمی بیشتر نیاز دارید.
عوارض CPAP
- مهمترین مشکل استفاده از کانولا و یا پرونگ، مشکل ثابت کردن آن و انسداد لوله و کاهش اثر CPAP است. بعضی از پزشکان از پماد استرویید و آنت یبیوتیک در سطوح خارجی پرونگ CPAP استفاده میکنند. مرطوب کردن گازهای استنشاقی و شستشوی مکرر با نرمال سالین و سپس ساکشن کردن سبب رفع انسداد میشود. بهداشت دهان با سوا بهای نرمال سالین از خشکی و ترک خوردن پیشگیری میکند. پرونگهای نازوفارنژیال احتمال جابه جایی و مسدود شدن با ترشحات را داشته، به راحتی پیچ میخورد و به اندازه پرونگهای کوتاه مؤثر نیستند.
- تعداد دفعات مورد نیاز ساکشن ترشحات بینی مشخص نیست. ساکشن بیش از حد سبب اعمال ناکافی فشار و ترومای بینی میشود. ممکن است در اثر پرونگ بینی، تغییر شکل، ترومای بینی و نکروز سپتوم درحد خفیف و شدید بوجود آید.
- افزایش PaCO2 در فشارهای CPAP بالاتر از ۶ cm H2O دیده میشود. همچنین ممکن است افزایش کار تنفسی، اختلال در بازگشت وریدی، کاهش بازده قلبی و افزایش مقاومت عروق ریه دیده شود. هنگام استفاده از PEEP ممکن است کاهش فیلتراسیون گلومرولی و کاهش ادرار مشاهده گردد. تأثیر بر عملکرد کلیه در فشارهای بالای CPAP در نوزادان نارس دیده میشود که این مسئله به دلیل کاهش بازده قلبی و کاهش فشار پرفوزیون اندامها است. CPAP و PEEP سبب افزایش فشار داخل جمجمه میشود. جریان خون دستگاه گوارش ممکن است با کاربرد CPAP کاهش یابد. بهتر است هرگاه CPAP به کار میرود لوله دهانی معدی گذاشته شود تا از سندرم CPAP belly پیشگیری شود.
- در نوزادان نارس که سندرم دیسترس تنفسی دارند به کار بردن فشار مثبت سبب کاهش نارسایی تنفسی و مرگ و میر میشود ولی ممکن است میزان پنوموتوراکس در آنها بالا رود. در مطالعات اخیر این مورد نیز زیر سؤال رفته است (۱۳). هنگامی که کمپلیانس ریه بهبود مییابد استفاده از CPAP میتواند سبب اتساع بیش از حد ریهها و نشت هوا گردد.
- اتساع بیش از حد ریه با به کار بردن فشار بالا میتواند سبب اختلال در اکسیژن رسانی و افزایش دی اکسید کربن شود.
منبع: فصل چهارم کتاب درسنامه مراقبت تنفسی نوزادان (نویسندگان: دکتر پریسا محققی با همکاری پزشکان و پرستاران نوزادان)






