اختلالات کنترل تنفس
مقدمه
در مرحله گذار بین بیداری و خواب، ورودی از دستگاه کنترل رفتار کاهش مییابد، اثر محرک هیپوکسی بر تنفس کم میشود و از پاسخ تهویهای به فشار نسبی دی اکسیدکربن خون شریانی (Paco2) کاسته میشود. این تغییرات بیش از همه در مرحله حرکات سریع چشم (REM) برجسته هستند. تنفس مختل در زمان خواب، به گروه وسیعی از بیماریها اطلاق میشود که در آنها تغییرات فیزیولوژیک افزایش مییابند و منجر به اختلالات تنفسی و خواب منقطع میشوند.
یکی از مهم ترین اختلالات مربوط به خواب کدام بیماری است؟
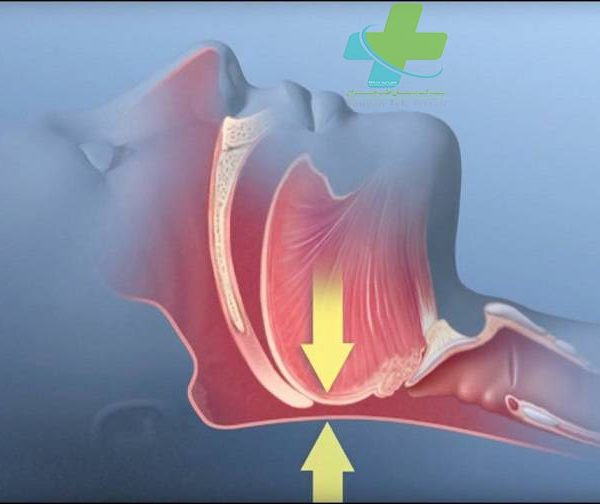
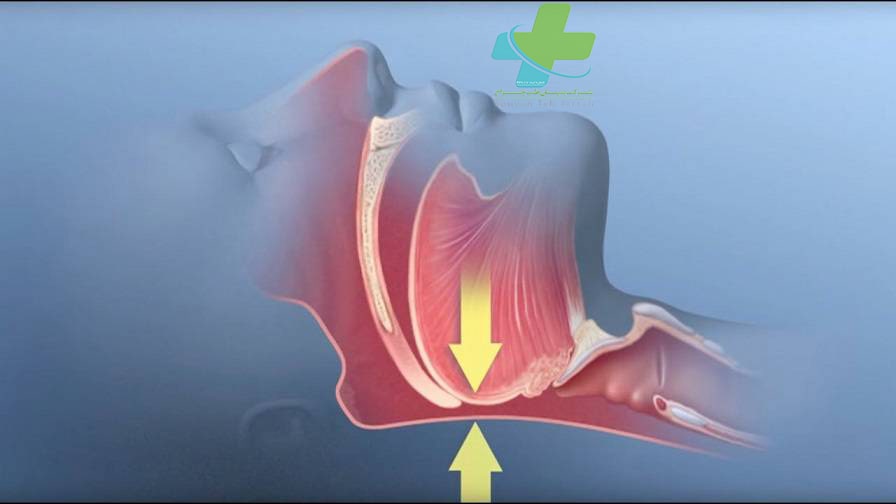
از میان اختلالات مربوط به خواب، آپنه خواب (وقفه تنفسی) بیشترین توجه را به خود جلب کرده است. آپنه به صورت قطع کامل جریان هوا به مدت ۱۰ ثانیه یا بیشتر تعریف میشود. هیپوپنه، کاهش قابل ملاحظه در جریان هواست. حملات گهگاهی آپنه و هیپو پنه در طی خواب طبیعی، قابل انتظار است و میزان بروز آنها با بالارفتن سن افزایش مییابد. با این حال، در بیماران دچار آپنه خواب، فراوانی و مدت حملات به حدی افزایش مییابد که سبب انقطاع خواب و نیز هیپوکسمی و هیپرکاپنی میشود. ممکن است انسداد مجاری هوایی فوقانی (آپنه انسدادی خواب) یا کاهش محرک تنفسی مرکزی (آپنه مرکزی خواب) علت آپنه خواب باشند. در بعضی بیماران، هر دو اختلال وجود دارند.
بعضی مطالعات مطرح میکنند که شیوع تنفس مختل در زمان خواب، ممکن است تا ۹٪ در زنان و ۲۴٪ در مردان برسد ولی میزان شیوع، به تعریف مورد استفاده بستگی دارد. تنفس مختل در زمان خواب، معمولاً به صورت شاخص اختلال تنفس غیر طبیعی یا کثرت وقایع غیرطبیعی تنفس حداقل به تعداد ۵ حمله در یک ساعت خواب تعریف میشود. در افراد مسن شیوع این اختلال بیشتر است و بعضی از مطالعات، نشان دهنده شیوع بیش از ۸۰ درصدی در بین این بیماران هستند. کودکان نیز درگیر میشوند اگرچه شیوع آن کمتر است (تقریباً ۲٪).
آپنه انسدادی خواب
تعریف و اپیدمیولوژی
آپنه انسدادی خواب، شایعترین سندرم آپنه خواب است و تصور میشود تقریباً ۶٪ مردان میانسال و مسنتر را مبتلا کند؛ شیوع این اختلال در زنان کمتر است. در بیماران مبتلا، شل شدن مجرای هوایی فوقانی که در زمان خواب رخ میدهد، به قدری زیاد است که مجرای هوایی به طور کامل بسته میشود و در نتیجه، جریان هوا قطع میگردد. پس از دورههای متغیری از انسداد مجرای هوایی، بیمار بیدار میشود، قوام عضله به حالت قبلی برمیگردد و راه هوایی باز میشود. این چرخه معیوب، بارها در طول شب تکرار میشود و منجر به حملات مکرر هیپوکسمی میگردد.
عوارض
در طی انسداد مجرای هوایی، تون سمپاتیک نیز افزایش مییابد و موجب انقباض عروقی و افزایش فشارخون میشود که در طی ساعتهای بیداری نیز ادامه مییابد. در واقع، آپنه انسدادی خواب شایعترین علت قابل شناسایی فشار خون سیستمیک بالا میباشد (سطح ۱ شواهد). با انسداد مجاری هوایی، فشار داخل قفسه سینه با دم منفیتر میشود. دورههای هیپوکسمی ممکن است با آریتمیهای قلبی، حوادث قلبی- عروقی و مرگ و میر ناشی از همه علل همراه باشند (سطح ۱ شواهد). عقیده بر این است که این وقایع از لحاظ مکانیسم با افزایش بروز سکته مغزی و بیماری شریان کرونری قلب در بیماران دچار آپنه انسدادی خواب، ارتباط دارند.
مهم ترین تاثیر انسداد مجرای هوایی چیست؟
یک نتیجه مهم فیزیولوژیک انسداد مجرای هوایی، بیدار شدن از خواب است که منجر به خواب منقطع میگردد. چون آپنهها در حین خواب REM فراوانتر میباشند بیماران از فقدان خوابی که باعث تجدید قوا شود شکایت دارند. مبتلایان به آپنه انسدادی خواب، بیشتر دچار سوانح وسایل نقلیه میشوند که احتمالاً با خواب آلودگی حین رانندگی مرتبط است. جالب اینکه بیماران مبتلا به آپنه انسدادی خواب افزایش بروز دیابت قندی و سایر تظاهرات سندرم متابولیک را نشان میدهند. به نظر میرسد عوارض قلبی- عروقی آپنه انسدادی خواب لااقل تا حدودی با درمان این اختلال با فشار مثبت مداوم راه هوایی* (CPAP) برگشت پذیر باشند (سطح ۲ و ۳ شواهد).

تظاهرات بالینی
باید در مواردی که بیماران از سردردهای صبحگاهی، بیدار شدن مکرر از خواب و خواب آلودگی روزانه که بر فعالیتهای روزانه از جمله رانندگی تأثیر میگذارد شکایت دارند، آپنه انسدادی خواب را مد نظر قرار داد. ممکن است فردی که کنار بیمار میخوابد از خرو پف و بند آمدن نفس وی شاکی باشد. مشکل در تداوم خواب ناشی از بیدار شدنهای مکرر، ممکن است بر خلق بیمار تأثیر بگذارد و کیفیت زندگی وی را کاهش دهد. افزایش وزن اخیر، قرصهای آرام بخش و خواب آور یا مصرف الکل ممکن است این علائم را افزایش دهند.
عوامل خطر اصلی آپنه انسدادی خواب عبارتاند از چاقی (اگرچه متغیر است و آناتومی غیرطبیعی مجرای هوای فوقانی ناشی از بزرگی زبان، کام نرم و زبان کوچک طویل، لوزههای بزرگ یا چانه کوچک. افزایش قطر گردن (بیش از inche ۱۷در مردان و inche ۱۶در زنان نیز ممکن است دیده شود. معمولاً یک حلق دهانی باریک ناشی از کوچک بودن ورودی حنجره یا بافت نرم اضافی مشاهده میشود. بیماران ممکن است فشار خون بالا داشته باشند و در موارد شدید، ممکن است به دلیل هیپرتانسیون ریوی ناشی از دورههای طولانی مدت هیپوکسمی و انقباض عروق ریوی، دچار نارسایی بطن راست شوند.
تشخیص و تشخیص افتراقی
تصاویر رادیوگرافیک قفسه سینه و آزمونهای عملکرد ریوی معمولاً در ارزیابی بیماران دچار آپنه خواب مفید نیستند. در بعضی موارد، آپنه انسدادی خواب با سندرم چاقی – کاهش تهویه همراه است که مشخصه آن، چاقی قابل ملاحظه همراه با کاهش تهویه و هیپوکسمی (سندرم پیک وبکین) میباشد. در این موارد، اندازهگیری گازهای خون شریانی نشان دهنده هیپوکسمی و هیپرکاپنی است و ممکن است در شمارش سلولهای خونی، پلی سیتمی دیده شود. به طور نادر هیپوتیروئیدیسم، آکرومگالی و آمیلوئیدوز میتوانند موجب آپنه انسدادی خواب یا تشدید آن شوند و این بیماریها را باید مد نظر داشت.
برای تشخیص آپنه خواب چه باید کرد؟
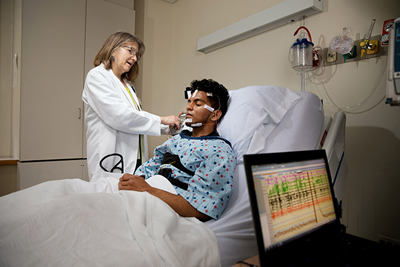
تشخیص رسمی آپنه خواب، نیازمند خواب نگاری چندگانه است. برای انجام این آزمون، در طول خواب شبانه، نوار مغز و نوار قلب بیمار به طور مداوم ثبت میشوند. به علاوه، جریان هوا، اشباع اکسیژن و حرکات عضلات تنفسی، چشم، چانه، و اندامها پایش و ثبت میشوند. آپنه انسدادی خواب در صورتی تشخیص داده میشود که بیمار در حالت خواب باشد (بر اساس امواج الکتروانسفالوگرافی) و به رغم تلاشهای مکرر عضلانی برای ادامه تنفس، جریان هوا قطع شود. این دورههای قطع تنفس ممکن است با هیپوکسمی موقتی و آریتمیهای قلبی همراه باشند. براساس این دادهها نمرهای به دست میآید (یعنی شاخص آپنه – هیپوپنه) که نشان میدهد آیا آپنه قابل ملاحظه بالینی در حین خواب وجود دارد یا خیر.
تست خواب
خواب نگاری چندگانه
خواب نگاری چندگانه، آپنه انسدادی خواب را از آپنه مرکزی خواب (که در آن قطع جریان هوا با وقفه در حرکات تنفسی همراه است) افتراق میدهد. این روش هم چنین برای ردکردن دیگر اختلالات خواب مانند بی خوابی، نارکولپسی، خواب پریشی و سندرم حرکت متناوب اندامها نیز حائز اهمیت است. در بیمارانی که قویه شک به آپنه انسدادی خواب وجود دارد، معمولاً بررسی های تشخیصی در خانه در تشخیص آپنه انسدادی مؤثر است. این بررسی ها جریان هوا، اشباع اکسیژن و حرکات عضلات شکمی و قفسه سینه را اندازهگیری میکنند (سطح ۱ شواهد). اما اگر تشخیص مبهم باشد یا نگرانی در مورد نارکولپسی یا سایر اختلالات خواب وجود داشته باشد، نیاز به خواب نگاری چندگانه در بیمارستان یا کلینیک است.
درمان
درمان آپنه انسدادی خواب، شامل رویکردهای رفتاری و طبی است. اگر بیمار چاق است، کاهش وزن قابل ملاحظه (از طریق اصلاح شیوه زندگی یا جراحی چاقی) سبب کاهش شاخص آپنه – هیپوپنه میشود (سطح ۱ شواهد). اجتناب از داروهای خواب آور (سداتیوها) و الکل نیز مهم است (سطح ۳).
استفاده از دستگاه کمک تنفسی CPAP
میتوان با استفاده از فشار مثبت مداوم راه هوایی (CPAP) که توسط یک ماسک محکم روی دهان و بینی به راههای هوایی رسانده میشود، از انسداد مجرای هوایی جلوگیری نمود (سطح ۱ شواهد). CPAP در سرتاسر زمان بازدم، فشار مثبت مجرای هوایی را حفظ میکند و بنابراین جلوی روی هم خوابیدن مجرای هوایی فوقانی را میگیرد. میتوان میزان فشار مورد نیاز را تنظیم کرد و اکسیژن برای جلوگیری از دورههای هیپوکسمی اضافه نمود. بسیاری از بیماران استفاده از CPAP با تتیراسیون خودکار را شروع کردهاند؛ وسیلهای که آپنهها را تشخیص داده و فشار مثبت مداوم را خودبه خود برای حذف آنها افزایش میدهد. در خواب نگاری چندگانه CPAP خودکار نسبت به CPAP ثابت، پایینتر نیست. CPAP در اکثر بیماران مؤثر است ولی میزان همکاری و رضایت بیماران با این تکنیک متغیر است.
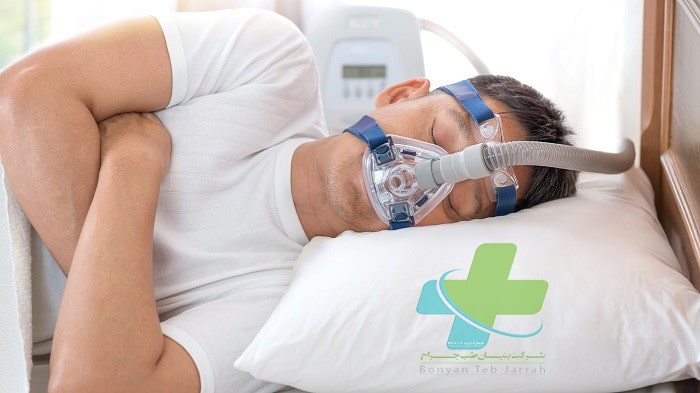
فشار مداوم و مثبت در راه هوایی و انواع آن
جراحی
جراحی و برداشتن لوزهها، لوزه حلقی و پولیپهایی که موجب انسداد میشوند یا جراحی ترمیمی زبان کوچک – کام . حلق ممکن است در بیماران دچار نقائص آناتومیک خاص مفید واقع شود. اما در بچههای مبتلا به آپنه انسدادی خواب، برداشتن لوزه نسبت به درمان انتظاری در بهبود عملکرد مغزی – روان شناختی ارجحیتی ندارد (سطح ۱ شواهد). وسایل دهانی که سبب حرکت رو به جلوی فک پایین میشوند، ممکن است در بیمارانی که CPAP را تحمل نمیکنند سبب بهبود علایم شود (سطح ۳). تراکئوستومی دائمی ممکن است در موارد شدید و مقاوم به روشهای دیگر ضروری باشد. با این حال، به طور کلی رویکرد جراحی به این اختلال، محدود به بیماران انتخاب شدهای میشود که در آنها معمولاً روش CPAP با شکست مواجه شده است. سندرم چاقی- کاهش تهویه را میتوان به خوبی با فشار مثبت دو مرحلهای bilevel) راه هوایی درمان کرد (سطح ۲ تا ۱).
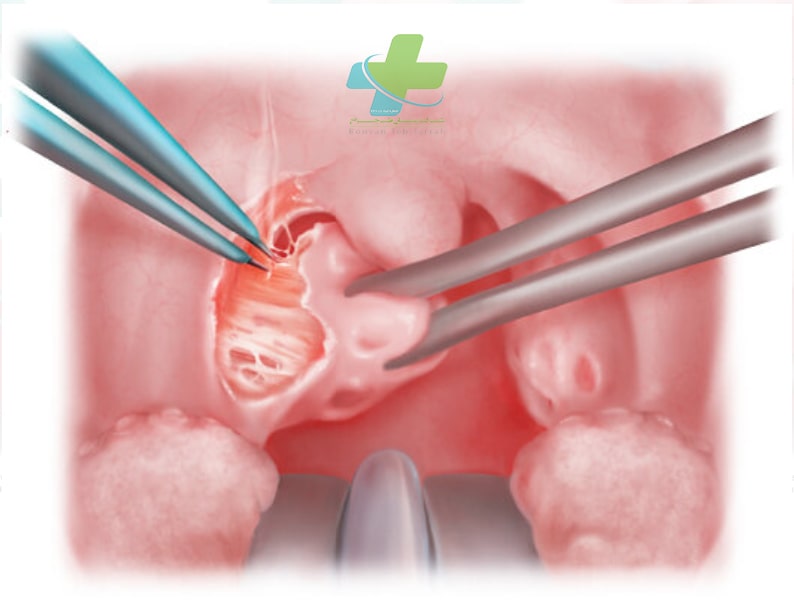
Coblation
اختلالات دیگر مربوط به کنترل تنفس
سندرم کاهش تهویه مرکزی مادرزادی، اختلال نادری است که معمولاً در کودکی تشخیص داده میشود. این اختلال بدلیل جهش در ژن PHOX2B رخ میدهد (سطح ۱ شواهد). آپنه مرکزی خواب یک اختلال نادر است. این بیماری بیشتر در مردان دیده میشود و معمولاً با شکل طبیعی بدن همراه است. بیماران ممکن است از خواب آلودگی در زمان روز و بی خوابی همراه با بیدار شدنهای مکرر شکایت داشته باشند. در این بیماری، آپنه و هیپو پنه ناشی از کاهش محرک تنفسی مرکزی میباشد و ممکن است علت به وجود آمدن آنها، آسیب سیستم اعصاب مرکزی (آپنه مرکزی ممکن است نتیجه یک نقص ساختمانی در ساقه مغز باشد) یا ایدیوپاتیک باشد. بیماران ممکن است حتی در زمان بیداری دچار کاهش تهویه باشند، اگرچه میتوانند به طور ارادی نفسهای طبیعی بکشند. آپنه مکرر در زمان خواب، شایع است.
در بیماران دچار بیماری انسدادی ریه، افزایش کار تنفسی معمولاً برقراری تهویه کافی جهت حفظ مقادیر طبیعی Paco۲ را دشوار میسازد. با کاهش ظرفیت تهویهای، کاهش تهویه موجب افزایش Paco۲ میشود و کلیهها با احتباس بیکربنات، pH خون شریانی را در حد طبیعی نگه میدارند. در این بیماران محرک تهویهای به نظر طبیعی میرسد ولی آنها فاقد توانایی افزایش دادن تهویه دقیقهای برای برآورده کردن نیاز افزایش یافته متابولیک میباشند. این مشخصه، در بیماران خاص مبتلا به برونشیت مزمن مشاهده میشود و به آنها به طور کلاسیک، «ساردین آبی» اطلاق میشود.
ضایعات بخش تحتانی ساقه مغز و قسمت فوقانی پل مغزی چه پیامد هایی دارد؟
ضایعات بخش تحتانی ساقه مغز و قسمت فوقانی پل مغزی، ممکن است موجب افزایش تهویه مرکزی شوند. با این حال، این بیماری به ندرت در غیاب دیگر نقائص فیزیولوژیک یا شیمیایی اتفاق میافتد. سیروز کبدی و اضطراب بیش از حد نیز، از علل افزایش تهویه مرکزی هستند. حاملگی نیز میتواند افزایش تهویه ایجاد کند و تصور میشود این کار از طریق افزایش سطح پروژسترون و هورمونهای دیگر (که اعمال سیستم مرکزی را افزایش میدهند)، صورت میپذیرد.
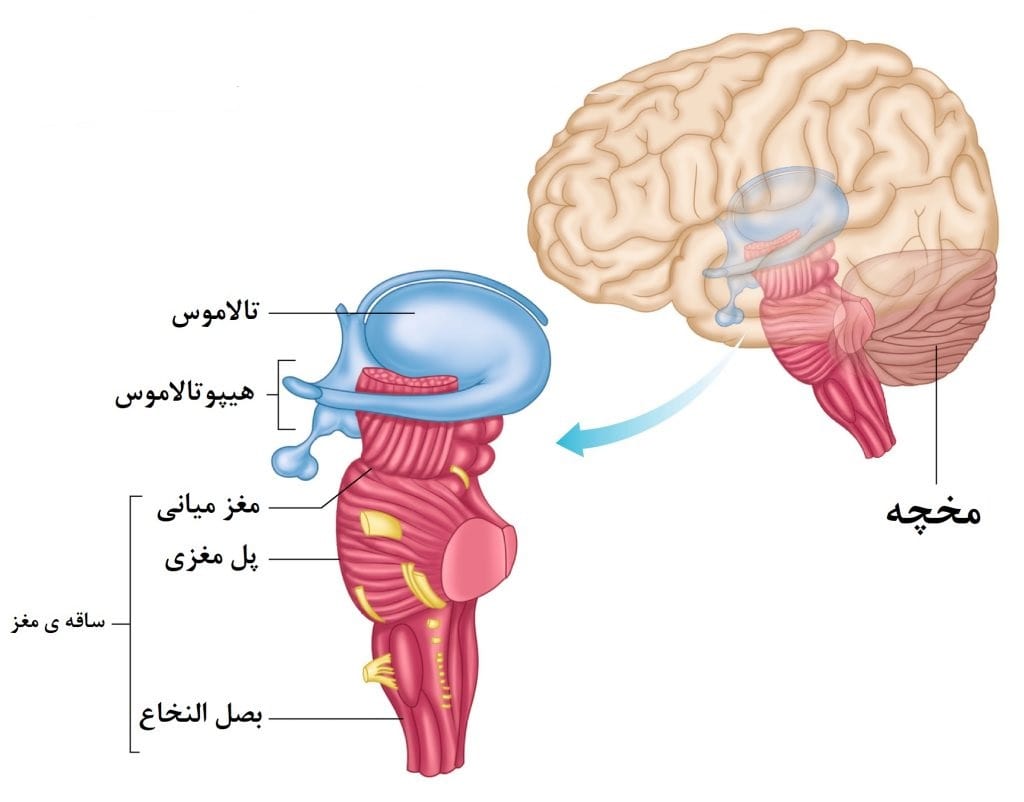
تنفس آپنوستیک، شامل وقفههای مداوم تنفسی میشود که به دلیل آسیب به بخش میانی پل مغز (اغلب بر اثر انفارکتوس شریان بازیلار) ایجاد میشوند. تنفس بیوت یا تنفس آتا کسیک، یک الگوی درهم و برهم و تصادفی تنفس است که مشخصه آن تنفسهای سطحی است و بر اثر از هم گسیختگی مرکز مولد ریتم تنفسی در بصل النخاع ایجاد میشود.مشخصه تنفس شین- استوک، چرخه منظمی از افزایش و کاهش حجمهای جاری است که در فواصل آنها آپنه یا هیپو پنه رخ میدهد.
تاثیرات نارسایی قلب
بیماران معمولاً دچار بیماری فراگیر دستگاه عصبی مرکزی یا نارسایی احتقانی قلب هستند. نارسایی قلب، زمان گردش خون را طولانی میکند و در نتیجه موجب تأخیر بین تغییر گازهای خونی در سطح بافتها و تأخیر در رسیدن این تغییرات به گیرندههای شیمیایی ساقه مغز میشود. این تأخیر، موجب به راه افتادن چرخهای از افزایش تدریجی تهویه تا حد افزایش تهویه و به دنبال آن کاهش تدریجی تا حد آپنه میشود و سپس چرخه تکرار میشود. مطالعات اخیر حاکی از آن است که آپنه انسدادی خواب و تنفس شین-استوک نه تنها از عواقب نارسایی احتقانی قلب میباشند بلکه در پیشرفت نارسایی احتقانی قلب دخیل نیز میباشند.
چشم اندازهای آینده
با توجه به این امر که بیش از ۵٪ جمعیت ایالات متحده دچار اختلال تنفس در حین خواب هستند و با درک این مطلب که این اختلالات ممکن است منجر به بیماریهای سیستمیک نظیر پرفشاری خون و بیماریهای قلبی-عروقی شوند علاقه به تشخیص و درمان زودرس بیماریهای کنترل تنفس در حال افزایش است. با در نظر گرفتن بروز بالا و عواقب بالقوه اختلال تنفس در حین خواب پزشکان باید مترصد این وضعیت باشند. افزایش بروز آپنه انسدادی خواب به موازات افزایش چاقی در ایالات متحده رشد کرده است؛ چاقی یک مشکل سلامت عمومی است که با ابتلا به آسم و افزایش خطر مرگ و میر همراه بوده است. به احتمال زیاد استعداد ژنتیکی به آپنه انسدادی خواب، عامل افزایش بروز آن در برخی خانوادهها میباشد.
منابع
Arut M, Bradley TD: Treatment of sleep apnea in heart failure, Am J Respir Crit Cafe Med 173:13001308, 2006.
Carrillo A, Ferrer M, Gonsalez-Diaz G, et al: Noninvasive ventilation in acute hypercapnic respiratory fatlure caused by obesity hypoventilation syndrome and chronic obstructive pulmonary disease, Am J Respir Crit Care Med 186:2791285, 2012.
Marcus CL, Moore RH, Rosen CL, et al: A randomized trialof adenotonsillectomy for childhood sleep apnea, N Engl J Med 368:2366-2376, 2013.
Quseem A, Holty JE, Owens DK, et al: Management of obstructive sleep apnea In adults: a clinical practice guideline from the American College of Physicians Ann Intern Med 159:471483, 2013.
Rosen CL, Auckley D, Benca R, et al: A multisite randomized trial of portable sleep studies and positive airway pressure autotitration versus laboratory based polysomnography for the diagnosis and treatment of obstructive sleep apnea: the HomePAP study, Sleep 33:757-767, 2012.
Somers VK, White DP, Amin R, et al: Sleep apnea and cardiovascular disease, J Am Cell Cardiol S:686-717, 2008.
Yeboah J, Redline S, Johnson C, et al: Association between sleep apnea, snoring incident cardiovascular events and all-cause mortality in an adult population MESA, Atherosclerosis 219:963-968, 2011 Young T, Skatrud), Peppard PE: Risk factors for obstructive sleep apnea in adults, JAMA 291;2013-2016, 2004.

مشاوره : اگر نیاز به مشاوره رایگان و راهنمایی رایگان دارید لطفا با شماره تماسهای ذکر شده در ذیل با ما در ارتباط باشید و اگر چنانچه در این زمینه نیاز به مشاوره تخصصی و راهنمایی رایگان دارید لطفا شماره تماس خود را در فرم ذیل وارد نمایید تا همکاران ما در واحد پشتیبانی در اسرع وقت با شما در تماس باشند.
*** گردآوری و تایپینگ توسط شرکت بنیان طب جراح ***







